Accueil > Nos conseils & astuces > L’analyse du rapport de l’OMS sur la charcuterie et la viande rouge
L’analyse du rapport de l’OMS sur la charcuterie et la viande rouge
Vous avez surement entendu parler de ce rapport de l’OMS. Il a fait la une de tous les médias, qui ont tous repris en cœur sa soi-disant conclusion, à savoir que la charcuterie et la viande rouge seraient probablement cancérigènes. Dans cet article complet (et très technique), notre diététicien-nutritionniste Laurent décrypte ce fameux rapport, et nous explique ce qu’on peut vraiment en retirer.
Par Laurent Buhler, Diététicien-nutritionniste et DU de Lecture des Essais Cliniques
Publié le 4 mars 2023, mis à jour le 17 octobre 2023

Charcuterie et risque cancérigène : l’analyse complète de l’argumentaire émis par l’IARC
Déroulons l’argumentaire qui a permis au Groupe de Travail d’étayer sa communication sur la charcuterie et les viandes transformées.
Définition de la charcuterie ou viande transformée
La viande transformée est obtenue par salage simple, addition de nitrate ou nitrite de sodium, fermentation, fumage ainsi que d’autres techniques permettant d’améliorer la saveur ou la conservation.
La définition donnée par l’IARC est claire. On constate cependant qu’il n’est pas fait de distinction entre les agents traditionnels de transformation (sel, nitrate, fumée) et d’autres types d’additifs plus récents, probablement parce que cela n’est pas possible dans les études disponibles.
La consommation moyenne de viande transformée est (…) difficile à évaluer.
Cela peut indiquer une absence de données ou une consommation irrégulière de charcuterie et de viandes transformées, qui n’apparaît pas forcément au moment de l’administration des questionnaires.
Une relation dose-dépendante
L’association entre cancer colorectal et viande transformée a été examinée par 18 études de cohorte. 12 d’entre elles ont montré une association positive par comparaison entre les niveaux bas et haut de consommation. Parmi les 9 études cas-témoins complémentaires retenues, 6 ont montré une association positive par comparaison entre les niveaux bas et haut de consommation.
Deux tiers des études d’observation et des études cas-témoins ont donc montré une association positive entre cancer colorectal et viande transformée, “par comparaison entre les niveaux bas et haut de consommation”. Autrement dit, cette association apparaît lorsque la consommation augmente, ce qui est confirmé par la phrase suivante :
Une méta-analyse de 10 études de cohorte a mis en évidence une relation dose-dépendante significative avec une augmentation du risque (…) de 18% par 50 g et par jour pour la viande transformée.
Le mot “risque” utilisé à mauvais escient
À ce stade, il convient de préciser un certain nombre de points. Nous avons indiqué en préambule que l’épidémiologie met en évidence des associations. Or le mot “risque” utilisé ici a un sens statistique, on pourrait le remplacer par « force de l’association ».
Malheureusement, le communiqué de presse de l’IARC ne précise pas ce petit “détail”, et il est évidemment tentant pour la presse de le reprendre tel quel.
Donc la force de l’association augmente de 18%. Dit autrement, elle est multipliée par 1,18.
Toujours dans le préambule, nous avons souligné que l’épidémiologie avait contribué à mettre en évidence le lien entre tabac et cancer du poumon. Dans ce cas, la force de l’association est multipliée par 25.
Quand on met les deux chiffres en rapport, on constate à quel point l’augmentation du “risque” associé à la charcuterie et aux viandes transformées est insignifiante, a fortiori lorsqu’on considère le degré d’incertitude lié à l’épidémiologie (facteurs de confusion, validité des questionnaires).
De plus, cette augmentation de 18% survient chaque fois qu’on augmente la dose de 50 g dans la consommation quotidienne. Par exemple, c’est ce qui se produit si on consommait jusqu’à présent 0 g de charcuterie et qu’on se met à manger 5 tranches de saucisson tous les jours de l’année pendant plusieurs années.
Mais que se passe-t-il si on ne mange du saucisson ou de la charcuterie qu’un jour sur deux ? Ou un jour sur trois ? Le risque redescend-il à 0 les jours sans ? Ou se stabilise-t-il à 9% ou 6% ?
Et pour ajouter à la confusion…
Ce qui contribue encore plus à la confusion, c’est de n’avoir communiqué que sur la variation du risque quand on augmente sa consommation de charcuterie.
Cette variation n’a pas de sens si on ne connaît pas les risques associés aux différents niveaux de consommation. En effet, si le risque est faible lorsqu’on ne mange que 50 g de charcuterie par jour, le fait de passer à 100 g peut effectivement se traduire par une augmentation de 18%, sans que cela transforme le risque faible en risque fort.
Pour aller encore un peu plus loin, la présentation du taux de variation du risque donne à penser que ce risque (ou plutôt force de l’association) augmente de manière linéaire chaque fois que la consommation de charcuterie augmente de 50 g.
Or en physiologie, on a plus souvent à faire à des phénomènes non-linéaires, avec des plages de valeurs pour lesquelles la consommation d’un produit est inoffensive ou bénéfique, puis des effets de seuil, où une carence ou un excès deviennent nocifs. Cela est vrai par exemple de l’eau, dont l’intervalle de consommation possible est assez vaste, entre déshydratation et hyponatrémie.
Bien sûr, ce n’est pas systématique. Pour les poisons violents, l’effet de seuil démarre dès l’absorption de doses minimales.
Pour en avoir le cœur net, il faudrait donc avoir accès aux risques associés à chaque niveau de consommation de charcuterie, mais cette information n’est pas disponible dans le pré-rapport de l’IARC.
Une association faible et une causalité difficile à établir
Les données disponibles pour 15 autres types de cancer montrent également des associations positives entre (…) la viande transformée et le cancer de l’estomac.
Ici, le terme d’association est utilisé à bon escient. Mais si on retourne la phrase dans l’autre sens, cela semble indiquer que sur 15 autres types de cancer évalués, 14 n’apparaissent pas associés à la consommation de viande transformée.
Les preuves mécanistiques sont essentiellement disponibles pour le tube digestif. Une méta-analyse de 2013 a montré une association modeste mais significative entre la consommation de viande (…) transformée et la présence d’adénomes colorectaux.
On retrouve de nouveau une association modeste en épidémiologie, donc une causalité difficile à établir. Les données disponibles dans la méta-analyse citée par l’IARC ne sont pas très claires2, mais il semble que l’association cesse d’être significative lorsqu’on contrôle les facteurs de confusion suivant : alcool, tabac, surpoids, activité physique, utilisation d’AINS, produits laitiers, fibres, apports caloriques.
Chez les humains, des études d’observation ont indiqué une association faible mais significative avec des mutations du gène codant pour l’APC (une protéine régulant la croissance des colonocytes) et la méthylation (activation) de promoteurs de mutation.
Ici également, l’association est faible. De plus, le pré-rapport oublie de préciser que dans cette étude3, la consommation d’alcool est également associée aux mutations identifiées. Par ailleurs, une autre étude4 portant sur la même cohorte (EPIC Norfolk) a identifié une association entre consommation de viande blanche et mutation du gène codant pour la protéine K-ras, une autre protéine contrôlant la prolifération cellulaire.
En s’appuyant sur les données disponibles et la persistance de l’association entre cancer colorectal et viande transformée d’une étude à l’autre, le Groupe de Travail a considéré qu’il était peu probable que le hasard, les biais et les facteurs de confusion puissent expliquer ce résultat.
Cette phrase semble indiquer que le Groupe de Travail dispose d’éléments solides pour appuyer les résultats apportés par l’épidémiologie. Par exemple, ces éléments solides pourraient être amenés par l’expérimentation animale, des études in vitro, voire même des essais randomisés chez des humains portant sur des critères de substitution (c’est-à-dire des marqueurs biologiques indicateurs d’un effet cancérigène).
Des “preuves insuffisantes” fournies par l’expérimentation animale
Examinons donc les arguments présentés par le Groupe de Travail :
L’expérimentation animale fournit quant à elle des preuves insuffisantes en matière de carcinogénicité (…) de la viande transformée. Chez des rats traités par initiateur de cancer colique et avec des apports réduits en calcium, (…) 4 études ont reporté une augmentation des lésions prénéoplasiques après administration de viande transformée. La consommation de viande (…) transformée augmente les produits d’oxydation des lipides dans les fèces des rongeurs.
De l’aveu même du Groupe de Travail, les éléments fournis par l’expérimentation animale sont insuffisants.
Il faut traiter les rongeurs avec des initiateurs de cancer et les carencer en calcium pour obtenir une augmentation des lésions pré-cancéreuses après consommation de viande transformée (mais pas de cancer déclaré apparemment).
Les produits d’oxydation des lipides sont également augmenté dans leurs déjections (mais est-ce que cela s’accompagne d’une augmentation de la carcinogénicité ?).
Quelle pertinence pour la santé humaine ?
Par ailleurs, le pré-rapport ne donne aucune idée des doses utilisées. Cela a pourtant son importance car dans les études de type mécanistique, il est fréquent d’utiliser des doses élevées. Ces doses permettent de mettre en évidence un mécanisme (c’est le but recherché), mais sont parfois sans commune mesure avec une consommation alimentaire réelle.
Par exemple, dans l’une des références citées par le pré-rapport de l’IARC5, les rats ont reçu du boudin noir tous les jours pendant 100 jours (avec un traitement par azoxyméthane pour induire les lésions cancéreuses et un régime carencé en calcium).
On peut donc s’interroger sur la pertinence d’utiliser ce type de résultat pour formuler des recommandations en santé humaine, à destination d’individus qui ne mangent pas du boudin à tous les repas pendant plus de trois mois, qui ne sont pas empoisonnés à l’azoxyméthane, et dont les apports en calcium sont suffisants.
La formation de résidus chimiques carcinogènes
La transformation de la viande peut aboutir à la formation de résidus chimiques carcinogènes tels que les dérivés N-nitrosés et les hydrocarbures polycycliques aromatiques (HPA). Dans 3 études d’intervention menées sur des humains, la consommation de viande (…) transformée est associée à des changements de marqueurs de stress oxydatifs que ce soit dans les urines, les fèces ou le sang. La consommation de viande (…) transformée provoque la formation de dérivés N-nitrosés dans le colon chez les humains.
Là encore, il apparaît irréfutable que la transformation de la viande puisse aboutir à la formation de ces composés chimiques.
Mais la question suivante est : ces composés sont-ils susceptibles, dans le cadre d’une alimentation normale, d’induire la formation de tumeurs cancéreuses ?
1. Les dérivés N-nitrosés
Par exemple, les dérivés N-nitrosés sont présents en faible quantité dans la charcuterie traditionnelle, à hauteur d’environ 5 µg (microgrammes) par kg6. Ainsi, une consommation de 50 g (environ 5 tranches de saucisson) apporterait 0,25 µg de dérivés N-nitrosés.
Chez nos amis rongeurs, des essais ont montré que les dérivés N-nitrosés ne déclenchaient pas la promotion de lésions prénéoplasiques (malgré l’induction par azoxyméthane). Les rats qui étaient nourris au bacon enregistraient même une diminution du nombre de lésions7.
Chez les humains, l’étude citée dans le pré-rapport de l’IARC8 montre effectivement une augmentation de la quantité de dérivés N-nitrosés dans les selles de volontaires ayant consommé quotidiennement 180 g de viande transformée pendant 4 jours : cette quantité passe de 50 nmol/L (nanomoles par litre) à 60 nmol/L.
Premier constat, les individus n’ayant pas consommé de charcuterie ou de viande transformée produisent naturellement des dérivés N-nitrosés à hauteur de 50 nmol/L, probablement en raison du métabolisme des nitrate et nitrites salivaires (nous produisons en effet des nitrates et des nitrites en permanence par la salive).
La question qui survient en corollaire est de savoir si une augmentation de 10 nmol/L par rapport à notre production endogène est susceptible d’induire des tumeurs ? Pour l’instant, la réponse n’apparaît pas tranchée.
De manière générale, il faut souligner que l’impact des nitrates et nitrites sur la santé humaine est probablement très mal évalué, mais le sujet est trop vaste pour être traité ici. Nous espérons pouvoir y consacrer prochainement un article dédié.
2. Les HAP (Hydrocarbures Aromatiques Polycycliques)
Concernant les HAP, le pré-rapport indique que :
La viande fumée (…) contient des HAP. Ces molécules abîment l’ADN, mais il existe peu de preuves directes indiquant que cela se produit lors de la consommation de la viande.
Il semble que ces molécules soient surtout toxiques par inhalation. Il est probable qu’on en ingère de faibles quantités lorsqu’on mange des produits grillés ou fumés, mais leur devenir dans le tube digestif est apparemment peu connu.
A retenir
Donc pour être clair la décision, présentée en introduction, de classer la charcuterie et la viande transformée comme “cancérigène pour l’homme” (Groupe 1), aux cotés de l’amiante et du tabac, s’appuie d’une part sur des associations épidémiologiques régulières et significatives, mais étiquetées comme “modestes” ou “faibles” par le Groupe de Travail, et sur des preuves “mécanistiques” modérées.
Ouf, on souffle un peu !
On s’accorde une petite pause dans la lecture de cet article, et on va faire un tour dans notre nuShop pour découvrir tous les merveilleux produits qu’on propose !
Viande rouge et risque cancérigène : l’analyse des données épidémiologiques utilisées par l’IARC
Plus de la moitié des études retenues ne relèvent pas d’association
L’essentiel des données épidémiologiques concernait le cancer colorectal. L’association entre cancer colorectal et viande rouge a été examinée par 14 études de cohorte. La moitié d’entre elles ont montré une association positive par comparaison entre les niveaux bas et haut de consommation.
Comme dans le cas de la viande transformée, l’IARC a retenu pour son analyse un certain nombre d’études épidémiologiques. Or d’après le texte même du pré-rapport, la moitié seulement de ces études rapportent une augmentation du risque statistique associé au niveau de consommation de viande rouge. Dans l’hypothèse où existerait réellement un lien de causalité entre viande rouge et cancer colorectal, comment expliquer que la moitié des études retenues ne décèlent pas d’association ?
Parmi les 15 études cas-témoins complémentaires retenues, 7 ont montré une association positive par comparaison entre les niveaux bas et haut de consommation.
Lorsque on s’intéresse aux études cas-témoins, la question se pose de manière encore plus aiguë, puisque 8 études sur 15, soit la majorité, n’ont pas identifié d’association entre viande rouge et cancer colorectal.
Une méta-analyse encore plus troublante
Une méta-analyse de 10 études de cohorte9 a mis en évidence une relation dose-dépendante significative avec une augmentation du risque de 17% par 100 g et par jour pour la viande rouge.
Dans la partie consacrée à la viande transformée, nous avons déjà précisé un certain nombre de notions comme le sens du mot “risque” en analyse statistique ou l’évaluation de la force d’une association en épidémiologie. Nous n’y reviendrons pas, si ce n’est pour souligner que parler d’une augmentation du risque de 17% n’a pas de sens s’il n’est pas fait mention des risques absolus associés à chaque niveau de consommation.
Or nous allons justement approfondir l’analyse dans cette direction. Tout d’abord, commençons par relever deux éléments troublants de cette méta-analyse :
- Lorsqu’on examine la relation dose-dépendante pour les hommes, on obtient un résultat non significatif, c’est-à-dire qu’on n’est pas capable de dire si la consommation de viande rouge est associée à une augmentation ou à une réduction du risque de cancer colorectal ;
- Lorsqu’on examine la relation dose-dépendante pour les femmes, on obtient un résultat non significatif, c’est-à-dire qu’on n’est pas capable de dire si la consommation de viande rouge est associée à une augmentation ou à une réduction du risque de cancer colorectal.
Finalement, ce n’est qu’en consolidant les données pour les deux sexes qu’on arrive à la puissance nécessaire pour dégager un résultat significatif. Bien que ce soit perturbant sur le plan intuitif, c’est une règle classique en analyse statistique.
Cependant, le corollaire de cette règle est que plus on a besoin d’augmenter la puissance pour atteindre le seuil de signification, plus l’effet observé est faible et délicat à interpréter en terme de pertinence.
Des chiffres peu cohérents ?
Revenons au chiffre que l’IARC a choisi de mettre en avant dans son pré-rapport, à savoir “une relation dose-dépendante significative avec une augmentation du risque de 17% par 100 g et par jour pour la viande rouge”.
Autrement dit, si on passe de 0 g par jour à 100 g par jour, le risque de développer un cancer colorectal augmenterait de 17%. Mais curieusement, dans la même méta-analyse, lorsqu’on compare la consommation moyenne la plus faible (26 g) à la plus élevée (197 g), l’augmentation du risque n’est plus que de 10%.
Par ailleurs, si l’on en reste à la notion de “relation dose-dépendante” avancée par l’IARC, on est tenté de penser que chaque fois que la consommation quotidienne augmente de 100 g, le risque augmente de 17%. On devrait donc obtenir une courbe du risque de ce type :
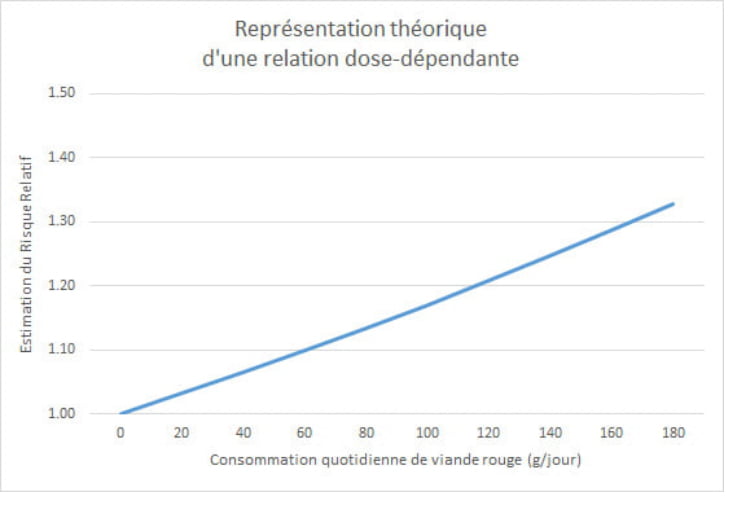
Or, comme nous l’avions évoqué dans la partie consacrée à la viande transformée, on a plus souvent affaire, en physiologie, à des phénomènes non-linéaires. Et c’est justement le cas ici. Voici la courbe fournie dans la méta-analyse retenue par l’IARC :
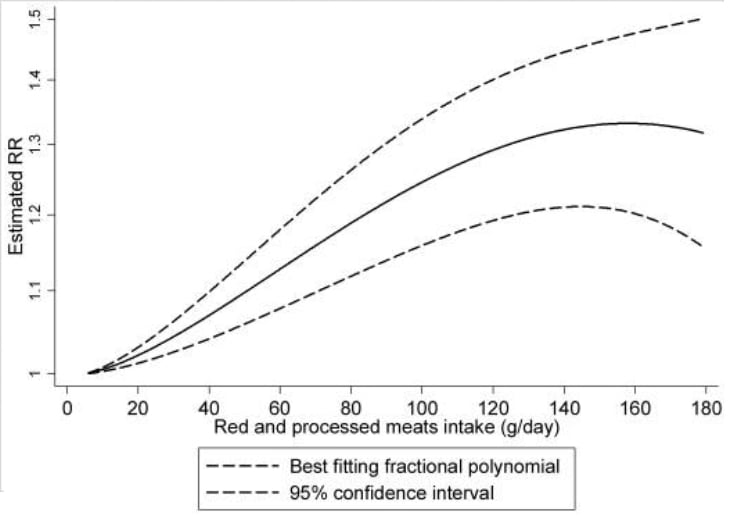
Alors que théoriquement, le risque devrait continuer à augmenter au-delà de 150 g/jour, on s’aperçoit qu’il se stabilise, et semble même amorcer un léger retrait à mesure qu’on approche des 180 g/jour (en considérant évidemment les réserves liées à l’intervalle de confiance, délimité ici par les traits en pointillés).
Étant donné que le graphique de la méta-analyse s’arrête à 180 g/jour, on ne sait pas ce qu’il advient pour des consommations supérieures. Par exemple, est-ce que le risque continue à diminuer si on consomme 300 ou 400 g/jour ? Est-ce qu’il remonte au-delà de 500 g/jour ?
On voit ici les difficultés qui apparaissent lorsqu’on cherche à appréhender le fonctionnement d’un paramètre non-linéaire et, probablement, dépendant d’un contexte multifactoriel : l’impact de la viande rouge est-il le même suivant qu’on l’accompagne avec des frites ou des haricots verts ?
D’où une interprétation difficile
Il est donc bien difficile d’interpréter cette courbe. Comment expliquer que le risque se mette à croître dès les premiers grammes de viande, mais se stabilise ensuite pour les quantités supérieures à 150 g ? Peut-être faut-il considérer la consommation de viande comme un “marqueur” de modes de vie pas toujours très sains.
Ainsi, le fait d’être consommateur de viande, même pour quelques grammes, signerait l’appartenance à un groupe de population dont le risque de cancer est plus élevé. Paradoxalement, parmi les plus gros mangeurs de viande, on trouve peut-être plus de “sportifs”, sensibles à leurs apports en protéines. Et c’est justement la présence de personnes attentives à la qualité de leur alimentation et actives physiquement qui pourrait expliquer la stabilisation du risque sur le panel des consommations supérieures à 150 g.
Il ne s’agit évidemment que d’une hypothèse de réflexion. Une autre explication pourrait être que cette courbe du risque est complètement ou partiellement erronée.
Enfin, on peut s’interroger sur le choix fait par l’IARC d’axer sa communication sur une supposée augmentation du risque de 17% chaque fois que l’on augmente sa consommation quotidienne de 100 g, alors que d’après la courbe, ce taux de risque n’existe que de 0 à 150 g.
Une première conclusion intermédiaire
…le hasard, les biais et les facteurs de confusion n’ont pas pu être éliminés avec (…) certitude concernant la consommation de viande rouge, dans la mesure où aucune association n’est apparue dans plusieurs des études retenues et où certains facteurs de confusion liés à l’alimentation et au style de vie n’ont pas pu être exclus. En conséquence le Groupe de Travail a conclu que les preuves d’une carcinogénicité de la viande rouge chez les humains étaient limitées.
De manière cohérente et en raison de ce qui a été expliqué précédemment, le Groupe de Travail de l’IARC en vient à la conclusion que les preuves d’une carcinogénicité de la viande rouge chez les humains sont limitées.
Existe-t-il d’autres éléments plaidant pour une classification de la viande rouge en cancérigène probable (Groupe 2A) ?
L’expérimentation animale fournit quant à elle des preuves insuffisantes en matière de carcinogénicité de la viande rouge. Chez des rats traités par initiateur de cancer colique et avec des apports réduits en calcium, 3 études ont reporté une augmentation des lésions prénéoplasiques après administration de viande rouge.
De même, et selon le propre texte du pré-rapport de l’IARC, l’expérimentation animale échoue à fournir des preuves convaincantes de la carcinogénicité de la viande rouge.
Les études sur les rats déjà citées au sujet de la viande transformée, ne sont pas plus conclusives concernant la viande rouge. Pour rappel, il faut au préalable traiter ces animaux avec un produit toxique cancérigène, puis les carencer en calcium, pour obtenir une augmentation des lésions pré-cancéreuses après consommation de viande rouge.
Les données disponibles chez les humains et chez les animaux sont donc jugées insuffisantes, selon le propre texte du pré-rapport. C’est alors que sont proposés des arguments d’ordre “mécanistique”.
Viande rouge et risque cancérigène : l’analyse des preuves mécanistiques utilisées par l’IARC
Les preuves mécanistiques ont été évaluées comme fortes pour la viande rouge.
Puisque le Groupe de Travail de l’IARC a reconnu que 1) “les preuves d’une carcinogénicité de la viande rouge chez les humains étaient limitées” et 2) “l’expérimentation animale fournit quant à elle des preuves insuffisantes en matière de carcinogénicité de la viande rouge”, une autre approche est tentée : même si l’association directe entre cancer et viande rouge semble difficile à mettre en évidence, peut-être est-il possible d’identifier certains mécanismes potentiellement annonciateurs de futures tumeurs qui seraient, eux, liés à la consommation de viande rouge.
Apparemment, les preuves apportées par l’étude de ces mécanismes seraient fortes…
Une méta-analyse peu convaincante
Les preuves mécanistiques sont essentiellement disponibles pour le tube digestif. Une méta-analyse de 20132 a montré une association modeste mais significative entre la consommation de viande rouge et la présence d’adénomes colorectaux.
Cette méta-analyse d’études épidémiologiques rapporte en effet une association entre consommation de viande rouge et présence d’adénomes colorectaux avec un risque relatif estimé à 1,29.
Les adénomes sont des tumeurs bénignes qui peuvent devenir malignes (cancéreuses). L’association est réelle, mais comme toute association en épidémiologie, elle ne démontre pas un lien de causalité. Comme le précisent eux-mêmes les auteurs de l’étude, “une des faiblesses potentielles de cette méta-analyse est qu’il est possible que certaines études enrôlent des sujets déjà porteurs d’adénomes lors de l’inclusion”.
Sur la totalité des études retenues pour cette méta-analyse, seulement 4 ont évalué la présence d’adénomes chez les participants au démarrage. Lorsqu’on ne retient que ces 4 études, le risque descend à 1,18.
De plus, on peut relever qu’aucune de ces 4 études n’a obtenu un résultat significatif, ce n’est qu’en consolidant les 4 qu’on atteint la puissance nécessaire. Comme expliqué précédemment : plus on a besoin d’augmenter la puissance pour atteindre le seuil de signification, plus l’effet observé est faible et difficile à interpréter en terme de pertinence.
Enfin, rappelons qu’il s’agit d’épidémiologie et que ces résultats sont susceptibles d’être faussés par des facteurs de confusion.
Les limites de l’épidémiologie
Pour mieux comprendre les limites de l’épidémiologie, nous allons nous arrêter brièvement sur ces 4 études :
- Dans la première10, la consommation de composés aromatiques est estimée à partir d’un seul questionnaire administré en 1996, qui demande aux participants d’évaluer eux-mêmes le degré de cuisson de leur viande. C’est sur la base de ce seul questionnaire qu’une association avec le risque d’adénome colorectal sera recherchée en 2002, soit 6 ans plus tard. Comme nous l’avons vu, les résultats de cette étude sont non-significatifs. Étrangement, les auteurs concluent, contre leurs propres résultats, que la présence de composés aromatiques pourrait être liée à une augmentation du risque.
- Dans la deuxième11, les seuls résultats significatifs concernent l’association entre une réduction du risque d’adénome colorectal et la consommation de légumes verts, fruits secs, légumineuses et riz brun. Aucune mention particulière de la viande rouge dans les résultats.
- Dans la troisième12, on n’observe également aucune association significative entre consommation de viande rouge et adénome colorectal. Mais comme les auteurs voulaient quand même avoir un résultat à présenter, ils ont utilisé une méthode similaire à celle de la première étude pour approximer des degrés de cuisson qui, dans certains cas, donne un résultat significatif. On notera également dans cette étude, une association positive entre réduction du risque d’adénome colorectal et consommation de fer, que ce soit par l’alimentation ou la supplémentation en fer (nous y reviendrons).
- Dans la quatrième13, qui se propose justement d’étudier l’association entre différentes formes de fer et risque d’adénome colorectal, on ne relève toujours pas de résultat significatif (nous y reviendrons également).
Après un bref survol de ces 4 études, on voit assez nettement combien elles sont disparates, relèvent de l’approximation pour certaines et surtout, ne mettent en évidence aucune association significative entre consommation de viande rouge et risque d’adénome colorectal et ce, malgré une abondante répétition de tests statistiques.
Pourtant, par la magie de l’épidémiologie, il va être possible de compiler ces quatre études pour en extraire un résultat significatif. Certes, mais avec quelle pertinence ?
La consommation de viande bien cuite augmente la mutagénicité bactérienne de l’urine humaine.
Concernant cette affirmation, aucune référence scientifique n’est précisée, il n’est donc pas possible de vérifier si la source sur laquelle s’appuie l’IARC est valide.
Les composés aromatiques AAH et HAP
La cuisson de la viande produit également des carcinogènes connus ou suspectés, comme les Amines Aromatiques Hétérocycliques (AAH) et les Hydrocarbures Aromatiques Polycycliques (HAP). Les cuissons par friture à la poêle, au grill ou au barbecue produisent généralement les plus grandes quantités de ce type de résidus chimiques. La viande chauffée à haute température contient des AAH. Les AAH sont génotoxiques et la quantité de la conversion d’AAH en métabolites génotoxiques est plus importante chez les humains que chez les rongeurs. La viande fumée ou cuite sur une surface chauffée ou sur une flamme ouverte contient des HAP. Ces molécules abîment l’ADN, mais il existe peu de preuves directes indiquant que cela se produit lors de la consommation de la viande.
À ce stade, les choses se compliquent un peu. L’IARC identifie deux familles de composés aromatiques (AAH et HAP) qui apparaissent lors de la cuisson des viandes. Or ces composés sont considérés comme carcinogènes.
Il est donc suggéré ici que la consommation de viande est potentiellement cancérigène par absorption de ces composés. Pour soutenir son argumentation, l’IARC donne deux références scientifiques.
Les conclusions de la première référence scientifique
La première référence, publiée en 2011 et fruit du travail phénoménal d’une équipe espagnole14, propose un relevé quasi exhaustif du contenu en AAH de différentes viandes (viande rouge et volaille), poissons, œufs, boissons (dont café), ketchup, brownies de haricots noirs, fromage, cacao, etc. On y trouve également un examen de l’impact des différents modes de cuisson.
La conclusion de cette première référence, telle que donnée dans l’abstract, est la suivante :
Bien qu’il n’y ait aucune indication directe que les AAH constituent un danger sérieux pour la santé des populations et que les cancers communs résultent de nombreux facteurs (incluant les xénobiotiques), toutes les mesures – dont certaines indiquées dans cette revue – permettant de minimiser la formation des AAH devraient être envisagées.
Formulé autrement, les auteurs n’ont pu trouver aucune preuve convaincante de la carcinogénicité des AAH dans un contexte alimentaire, cependant, par mesure de précaution, elles recommandent de chercher à limiter leur formation.
En 2008, la même équipe avait déjà réalisé un travail similaire dédié spécifiquement à la viande rouge15, avec une conclusion équivalente, quoique moins politiquement correcte :
Il n’existe pas de preuve scientifique suffisante pour soutenir l’hypothèse que le risque de cancer humain est dû spécifiquement à l’ingestion de AAH dans l’alimentation.
Les conclusions de la deuxième référence scientifique
La deuxième référence scientifique sur laquelle s’appuie le pré-rapport de l’IARC vient d’une étude réalisée au Koweït en 201116. Les chercheurs ont évalué l’exposition des enfants, adolescents et adultes koweïtis aux HAP présents dans plusieurs types d’aliments fumés et grillés.
Or les résultats présentés à l’issue de cette évaluation indiquent entre autres que :
- 60 à 100% des HAP identifiés étaient non-cancérigènes ;
- Parmi les aliments qui, cependant, contenaient les plus forts taux de HAP potentiellement cancérigènes, on trouve la viande préparée façon “tikka”17, le poulet façon “shish taouk”18, le poulet grillé, les légumes grillés ;
- En revanche, les viandes et poulet préparés façon “shawarma”19 semblent contenir peu de HAP cancérigènes ;
- Enfin, les risques de cancer estimés pour les aliments d’origines animales sont de 2,63/109 pour les enfants et adolescents, et de 9,3/109 pour les adultes, soit un peu moins d’une chance sur un million (pour les adultes).
Ajoutons que d’après un rapport publié en 2008 par l’Agence Européenne de Sécurité Alimentaire (EFSA)20, la viande n’est pas le principal facteur d’exposition aux HAP d’origine alimentaire. Elle vient en effet systématiquement en troisième ou quatrième position après les « céréales et produits céréaliers », les « produits de la mer » et les « légumes, oléagineuses et légumineuses ».
Chez les humains, des études d’observation ont indiqué une association faible mais significative avec des mutations du gène codant pour l’APC (une protéine régulant la croissance des colonocytes) et la méthylation (activation) de promoteurs de mutation. Dans 3 études d’intervention menées sur des humains, la consommation de viande rouge (…) est associée à des changements de marqueurs de stress oxydatifs que ce soit dans les urines, les fèces ou le sang. La consommation de viande rouge (…) augmente les produits d’oxydation des lipides dans les fèces des rongeurs. La consommation de viande rouge (…) provoque la formation de dérivés N-nitrosés dans le colon chez les humains.
Ces 4 affirmations, qui sont communes pour la viande rouge et transformée, ont été traitées dans la partie précédente.
Deux études cliniques de qualité
Une consommation élevée de viande rouge (300 ou 420 g par jour) a augmenté les niveaux d’adduits à l’ADN putativement dérivés de composés N-nitrosés dans des colonocytes exfoliés ou des biopsies rectales dans 2 études d’intervention.
On trouve probablement ici l’argument le plus incontestable de ce pré-rapport. En effet, les deux références proposées par l’IARC concernent des études randomisées menées sur des humains21,22. On quitte ici le domaine de l’épidémiologie pour entrer dans celui des études cliniques, qui permettent d’apporter un niveau de preuve plus élevé et, en particulier, d’établir des liens de causalité.
L’enjeu ici a été la mise en évidence de molécules spécifiques – O(6)-methyl-2-deoxyguanosine et O(6)-carboxymethyl guanine – résultant de la consommation de viande rouge et susceptibles de se substituer à certaines bases de l’ADN avec un effet mutagène probable.
Les deux études apparaissent de bonne qualité, en particulier la seconde qui s’est déroulée dans une unité de soin métabolique (un centre de recherche dans lequel les patients sont hébergés et nourris de manière contrôlée pendant toute la durée de l’étude), et dont les biopsies ont été soumises à une analyse “en aveugle”. Rappelons toutefois que ces études s’intéressent à des mécanismes possibles de cancérogenèse, sans impliquer directement la viande rouge dans l’apparition du cancer colorectal.
Les résultats sont intéressants quant à la perspective qu’ils offrent sur la nécessité d’équilibrer son alimentation. En effet, pour les groupes qui ont reçu une alimentation très riche en viande rouge (respectivement 300 g et 420 g par jour) et dépourvue d’amidon ou de fibres, on note une apparition significative de molécules mutagènes.
En revanche, lorsqu’on ajoute de l’amidon riche en acide butyrique ou des fibres au régime, soit la présence de molécules mutagènes cesse d’être significative (pour 300 g de viande/jour), soit elle s’en trouve atténuée (pour 420 g de viande/jour).
Pour apporter un éclairage supplémentaire, examinons une étude similaire23 qui a comparé des apports élevés (600 g par jour) de viande rouge, avec l’équivalent en viande blanche ou en poisson. Résultat : la viande rouge à dose élevée favorise l’apparition de composés mutagènes, mais pas la viande blanche ni le poisson.
Cette caractéristique particulière de la viande rouge serait-elle liée à son contenu en fer héminique ?
La question du fer héminique
Ceci nous amène à l’affirmation suivante du pré-rapport :
Le fer héminique intervient dans la formation des dérivés N-nitrosés et des produits de l’oxydation des lipides dans le tube digestif des humains et des rongeurs. Les effets du fer héminique peuvent être expérimentalement supprimés par le calcium, ce qui souligne sa contribution au mécanisme de carcinogenèse.
Concernant cette affirmation, aucune référence scientifique n’est précisée, il n’est donc pas possible de vérifier si la source sur laquelle s’appuie l’IARC est valide. Mais on retrouve effectivement cette notion de rôle du calcium dans la prévention des lésions pré-cancéreuses du tube digestif dans d’autres références citées par l’IARC (voir la partie sur la viande transformée).
Éventuellement, cela rappelle la nécessité d’avoir une alimentation équilibrée, avec des apports suffisants en calcium.
Par ailleurs, si l’on se reporte aux études analysées plus haut12,13, on se souvient que l’apport en fer héminique dans le cadre d’une consommation “normale” de viande rouge n’est pas associé de manière significative à une augmentation du risque d’adénome colorectal (“normale” par opposition aux doses utilisées dans les études cliniques, qui sont de 1,5 à 3 fois plus élevées que les doses moyennes enregistrées chez les plus gros consommateurs).
Si vous êtes arrivé(e) au bout de cet article, déjà bravo ! 😉
Au terme de cette analyse, on voit bien que la classification de la charcuterie et de la viande rouge respectivement en « cancérigène pour l’homme » et « probablement cancérigène pour l’homme » n’est pas aussi binaire.
L’idée n’est pas de suggérer que le risque est nul, mais s’il y avait une seule chose à retenir de cette analyse, c’est que comme toujours en nutrition, on voit une fois encore que tout dépend du contexte !
Comme nous l’écrivions déjà dans notre article précédent, une personne qui boit, qui fume, qui est en surpoids, qui ne fait pas de sport, qui mange mal pour accompagner des plats tout prêts à base de charcuterie et de viande transformée, aura plus de risque de développer un cancer que son voisin qui ne boit pas (ou peu), qui ne fume pas, qui a un poids équilibré, qui fait du sport régulièrement, et mange de manière équilibrée en s’accordant occasionnellement quelques tranches de saucisse sèche d’Auvergne ou de jambon de Bayonne, accompagnées d’une belle salade assaisonnée d’huile d’olive.
Vous avez aimé cet article ?
Vous aimerez aussi nos compléments alimentaires ! Ils ont été élaborés avec la même passion et la même rigueur scientifique. Un petit tour dans notre nuShop, c’est par ici.
FAQ : Analyse du rapport de l’OMS sur la charcuterie et la viande rouge
Quelle est la définition de la charcuterie donnée par le Groupe de Travail ?
Voici la définition donnée par le groupe de travail de l’IARC : « La viande transformée est obtenue par salage simple, addition de nitrate ou nitrite de sodium, fermentation, fumage ainsi que d’autres techniques permettant d’améliorer la saveur ou la conservation. »
Sur quelles preuves s'appuie le rapport de l'OMS pour la charcuterie ?
La décision de classer la charcuterie et la viande transformée comme “cancérigène pour l’homme” (Groupe 1), aux cotés de l’amiante et du tabac, s’appuie d’une part sur des associations épidémiologiques régulières et significatives, mais étiquetées comme “modestes” ou “faibles” par le Groupe de Travail, et sur des preuves “mécanistiques” modérées.
Que faut-il retenir de ce rapport de l'OMS ?
L’idée n’est pas de suggérer que le risque est nul, mais comme toujours en nutrition, tout dépend du contexte.
Il aurait été plus judicieux d’indiquer que les styles de vie incluant habituellement une consommation régulière de charcuterie et de viande transformée sont associés à une augmentation du risque de cancer colorectal.
- Bouvard V et al. Carcinogenicity of consumption of red and processed meat. Lancet Oncol. 2015 Oct 23. pii: S1470-2045(15)00444-1. http://www.ncbi.nlm.nih.gov/pubmed/26514947
- Aune D et al. Red and processed meat intake and risk of colorectal adenomas: a systematic review and meta-analysis of epidemiological studies. Cancer Causes Control. 2013 Apr;24(4):611-27. http://www.ncbi.nlm.nih.gov/pubmed/23380943
- Gay LJ et al. Dietary, lifestyle and clinicopathological factors associated with APC mutations and promoter methylation in colorectal cancers from the EPIC-Norfolk study. J Pathol. 2012 Nov;228(3):405-15. http://www.ncbi.nlm.nih.gov/pubmed/22864938
- Naguib A et al. Dietary, lifestyle and clinicopathological factors associated with BRAF and K-ras mutations arising in distinct subsets of colorectal cancers in the EPIC Norfolk study. BMC Cancer. 2010 Mar 16;10:99. http://www.ncbi.nlm.nih.gov/pubmed/20233436
- Pierre F et al. Beef meat and blood sausage promote the formation of azoxymethane-induced mucin-depleted foci and aberrant crypt foci in rat colons. J Nutr. 2004 Oct;134(10):2711-6. http://www.ncbi.nlm.nih.gov/pubmed/15465771
- De Mey E et al. The occurrence of N-nitrosamines, residual nitrite and biogenic amines in commercial dry fermented sausages and evaluation of their occasional relation. Meat Sci. 2014 Feb;96(2 Pt A):821-8. http://www.ncbi.nlm.nih.gov/pubmed/24200576
- Parnaud G et al. Endogenous N-nitroso compounds, and their precursors, present in bacon, do not initiate or promote aberrant crypt foci in the colon of rats. Nutr Cancer. 2000;38(1):74-80. http://www.ncbi.nlm.nih.gov/pubmed/11341048f
- Pierre FH et al. Calcium and a-tocopherol suppress cured-meat promotion of chemically induced colon carcinogenesis in rats and reduce associated biomarkers in human volunteers. Am J Clin Nutr. 2013 Nov;98(5):1255-62. http://www.ncbi.nlm.nih.gov/pubmed/24025632
- Chan et al. Red and processed meat and colorectal cancer incidence: meta-analysis of prospective studies. PLoS One. 2011;6(6):e20456.
http://www.ncbi.nlm.nih.gov/pubmed/21674008 - Wu et al. Meat mutagens and risk of distal colon adenoma in a cohort of U.S. men. Cancer Epidemiol Biomarkers Prev. 2006 Jun;15(6):1120-5.
http://www.ncbi.nlm.nih.gov/pubmed/16775169 - Tantamango et al. Foods and food groups associated with the incidence of colorectal polyps: the Adventist Health Study. Nutr Cancer. 2011;63(4):565-72.
http://www.ncbi.nlm.nih.gov/pubmed/21547850 - Ferrucci et al. Meat consumption and the risk of incident distal colon and rectal adenoma. Br J Cancer. 2012 Jan 31;106(3):608-16. http://www.ncbi.nlm.nih.gov/pubmed/22166801http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3281548/table/tbl2/
- Chan et al. Hemochromatosis gene mutations, body iron stores, dietary iron, and risk of colorectal adenoma in women. J Natl Cancer Inst. 2005 Jun 15;97(12):917-26. http://www.ncbi.nlm.nih.gov/pubmed/15956653
- Alaejos et al. Factors that affect the content of heterocyclic aromatic amines in foods. Comp Rev Food Sci Food Safe 2011;10: 52–108. http://onlinelibrary.wiley.com/doi/10.1111/j.1541-4337.2010.00141.x/abstract
- Alaejos et al. Exposure to heterocyclic aromatic amines from the consumption of cooked red meat and its effect on human cancer risk: a review. Food Addit Contam Part A Chem Anal Control Expo Risk Assess. 2008 Jan;25(1):2-24.
http://www.ncbi.nlm.nih.gov/pubmed/17952757 - Alomirah et al. Concentrations and dietary exposure to polycyclic aromatic hydrocarbons (PAHs) from grilled and smoked foods. Food Control 2011;22: 2028–35. http://www.sciencedirect.com/science/article/pii/S0956713511002258
- Tikka : https://en.wikipedia.org/wiki/Tikka_(food)
- Shish taouk : https://en.wikipedia.org/wiki/Shish_taouk
- Shawarma : https://en.wikipedia.org/wiki/Shawarma
- EFSA. Polycyclic Aromatic Hydrocarbons in Food. Scientific Opinion of the Panel on Contaminants in the Food Chain. http://www.efsa.europa.eu/fr/efsajournal/pub/724
- Le Leu et al. Butyrylated starch intake can prevent red meat-induced O6-methyl-2-deoxyguanosine adducts in human rectal tissue: a randomised clinical trial. Br J Nutr. 2015 Jul;114(2):220-30. http://www.ncbi.nlm.nih.gov/pubmed/26084032
- Lewin et al. Red meat enhances the colonic formation of the DNA adduct O6-carboxymethyl guanine: implications for colorectal cancer risk. Cancer Res. 2006 Feb 1;66(3):1859-65. http://www.ncbi.nlm.nih.gov/pubmed/16452248
- Bingham et al. Does increased endogenous formation of N-nitroso compounds in the human colon explain the association between red meat and colon cancer? Carcinogenesis. 1996 Mar;17(3):515-23. http://www.ncbi.nlm.nih.gov/pubmed/8631138
- Alexander et al. Red Meat and Colorectal Cancer: A Quantitative Update on the State of the Epidemiologic Science. J Am Coll Nutr. 2015;34(6):521-43.
http://www.ncbi.nlm.nih.gov/pubmed/25941850 - Appleby et al. Mortality in vegetarians and comparable nonvegetarians in the United Kingdom. Am J Clin Nutr. 2016 Jan;103(1):218-30.
http://www.ncbi.nlm.nih.gov/pubmed/26657045 - Archer et al. The Inadmissibility of What We Eat in America and NHANES Dietary Data in Nutrition and Obesity Research and the Scientific Formulation of National Dietary Guidelines. Mayo Clin Proc. 2015 Jul;90(7):911-26. http://www.ncbi.nlm.nih.gov/pubmed/26071068
Nos conseils et astuces sur la nutrition
IGF-1 et cancer : des dangers pour la santé ?
Quelle est la meilleure façon de préparer ses œufs ?
Supplémentation en vitamine D : quelles recommandations ?







