Accueil > Nos conseils & astuces > Jus de fruit et diabète : quel risque ?
Jus de fruit et diabète : quel risque ?
Fin 2019, une grande étude prospective réalisée entre autres par plusieurs chercheurs issus des écoles médicale et de santé publique de Harvard, paraissait dans le magazine « Diabetes Care »1. Cette étude s’était attachée à regarder s’il existait un lien entre la consommation de boissons sucrées (et plus exactement sur l’évolution d’une telle consommation) et le risque de développer un diabète de type 2 ou DT2 (une maladie caractérisée par un taux trop élevé de glucose dans le sang). Les résultats de cette étude avaient été repris dans certains médias pour incriminer les jus de fruits, qui seraient responsables, d’après eux, d’une augmentation du risque de diabète de type 2 de 15%. Mais que peut-on réellement tirer d’une telle publication ?
Par Patrick, Co-fondateur de nutriting et expert en nutrition
Publié le 23 juillet 2023, mis à jour le 17 octobre 2023

Nous avons analysé cette étude d’envergure et en avons profité pour vulgariser et présenter un travail de lecture critique de manière didactique, afin que vous compreniez le type de processus impliqué, et que vous puissiez acquérir certains réflexes quand vous rencontrerez des études similaires.
Jus de fruit et diabète : description de l’étude
Un design d’étude classique, avec des données nombreuses sur un temps long
L’étude en question s’appuie sur des données de 192.352 personnes issues de 3 larges cohortes (ou groupes de personnes) :
- 76.531 infirmières issues de la cohorte « Nurses’ Health Study » (1986-2012)
- 81.597 infirmières issues de la cohorte « Nurses’ Health Study II » (1991 à 2013)
- 34.224 professionnels de santé masculins issus de la cohorte « Health Professionals’ Follow-up Study » (1986-2012)
Ces études de cohorte font partie des plus vastes études épidémiologiques existantes. Elles avaient pour but d’examiner les effets à long terme de la nutrition, des hormones, de l’environnement et de la vie professionnelle de différents spécialistes de santé sur le développement de nombreuses maladies chroniques.
Elles ont été menées entre autres par des chercheurs des écoles médicales et de santé publique de Harvard et de plusieurs hôpitaux affiliés, et se sont étalées sur des durées allant de 22 à 26 ans.
Jus de fruit et diabète : des données récoltées par un Questionnaire de Fréquence Alimentaire (FFQ)
Le fonctionnement de ces 3 études est assez simple : tous les 4 ans, les participants avaient un questionnaire à remplir sur leurs habitudes alimentaires et la fréquence à laquelle ils consommaient certains aliments au quotidien.
C’est ce que l’on nomme le « Food Frequency Questionnaire » ou FFQ (Questionnaire de Fréquence Alimentaire en français) : il s’agit de l’outil majeur et principal de récolte des données en épidémiologie nutritionnelle dans les enquêtes observationnelles.
Le fonctionnement de ces 3 études est assez simple : tous les 4 ans, les participants avaient un questionnaire à remplir sur leurs habitudes alimentaires et la fréquence à laquelle ils consommaient certains aliments au quotidien.
C’est ce que l’on nomme le « Food Frequency Questionnaire » ou FFQ (Questionnaire de Fréquence Alimentaire en français) : il s’agit de l’outil majeur et principal de récolte des données en épidémiologie nutritionnelle dans les enquêtes observationnelles.
Par exemple, pour le sujet qui nous intéresse ici, étaient recueillies via FFQ des informations portant sur la fréquence de la consommation de diverses boissons sucrées (artificiellement ou pas), avec des options allant de « moins d’une fois par mois » à « plus de 6 fois par jour ».
Les boissons sucrées ont été regroupées pour les besoins de l’étude dans 3 grandes catégories :
- Les boissons avec du sucre ajouté (sodas, punchs, limonades, thés glacés sucrés…) ;
- Les boissons « 100% jus de fruits » (orange, pomme, raisin…) ;
- Les boissons édulcorées (sodas lights).
Les quantités renseignées ont été converties en portions de 24 cl environ (soit un verre moyen).
Enfin, tous les 2 ans étaient récoltées des données relatives aux différentes maladies qui avaient pu survenir (dont le diabète de type 2).
Il ne reste alors plus aux chercheurs qu’à rassembler toutes les données, et à analyser statistiquement le lien entre la consommation renseignée via FFQ et la survenue de maladies diverses.
Un petit point de vocabulaire
Ce type d’enquêtes, très courantes en épidémiologie, sont appelées études de cohorte. Dans le cas présent, il s’agit d’enquêtes dites analytiques, prospectives et longitudinales :
- Analytiques, car on va chercher à savoir ou confirmer si un type d’exposition (boire des boissons sucrées) est un facteur de risque du diabète de type 2. Ces études s’opposent aux études descriptives qui ne font qu’étudier la fréquence d’un phénomène de santé, sans chercher à en trouver la cause.
- Prospectives, car on va collecter les données nécessaires aux différentes analyses en début d’étude, avant la survenue des évènements. Cela s’oppose donc aux études rétrospectives, dans lesquelles on va chercher après coup les causes potentielles d’une maladie déjà déclarée au moment de l’étude.
- Longitudinales, car c’est le suivi des groupes dans le temps qui va permettre de détecter la survenue d’événements et maladies divers.
Les études de cohorte sont les enquêtes observationnelles les plus robustes et les plus proches de l’essai clinique dans laquelle on va directement et volontairement agir sur des groupes répartis (idéalement) aléatoirement.
Un critère de jugement principal original entre jus de fruit et diabète
Avec toutes ces données, les chercheurs ont eu l’idée originale de mettre en lumière une possible association entre les boissons sucrées et la survenue du diabète de type 2, non pas en fonction de la consommation totale de ces boissons, mais en fonction de l’évolution de la consommation.
En d’autres termes, les chercheurs ont voulu savoir si le changement de la consommation (à la hausse, stable, ou à la baisse) de boissons sucrées sur une période de 4 ans, avait un impact sur la survenue de diabète de type 2 sur les 4 années suivantes.
Par exemple, l’évolution de la consommation entre 1986 et 1990 (évaluée avec les 2 questionnaires remplis pour ces années) servira à calculer le risque de diabète de type 2 pour les périodes allant de 1990 à 1994.
Jus de fruit et diabète : des consommations réparties en 5 groupes
Une fois les données consolidées, les chercheurs ont séparé les types d’évolutions de consommations en 5 groupes :
- Le groupe de référence (appelons le GR) : ce groupe correspond aux personnes qui ne consommaient pratiquement pas de boissons sucrées (environ 2 portions par mois en moyenne) et avaient une consommation stable sur 4 ans.
- Le groupe avec une diminution faible de la consommation (appelons le G-) : ce groupe correspond aux personnes qui ont diminué faiblement leur consommation de boissons sucrées (une diminution allant jusqu’à 0,5 portion/jour, soit de moins de 120 g/jour).
- Le groupe avec une diminution forte de la consommation (appelons le G–) : ce groupe correspond aux personnes qui ont diminué fortement leur consommation de boissons sucrées (une diminution de plus de 0,5 portion/jour, soit de plus de 120 g/jour).
- Le groupe avec une augmentation faible de la consommation (appelons le G+) : ce groupe correspond aux personnes qui ont augmenté faiblement leur consommation de boissons sucrées (une augmentation allant jusqu’à 0,5 portion/jour, soit de moins de 120 g/jour).
- Le groupe avec une augmentation forte de la consommation (appelons le G++) : ce groupe correspond aux personnes qui ont augmenté faiblement leur consommation de boissons sucrées (une augmentation de plus de 0,5 portion/jour, soit de plus de 120 g/jour).
Le critère de jugement principal est spécifié, les groupes sont faits, passons à l’analyse statistique !
Jus de fruit et diabète : une méthode statistique solide
L’analyse multivariée pour diminuer les biais de confusion
Le diabète est une maladie multifactorielle, c’est-à-dire que de nombreuses variables peuvent avoir un effet sur son apparition. Dans cette étude, les variables récoltées étaient principalement l’âge, le poids, la consommation de tabac et d’alcool, l’activité physique, l’historique familial de diabète de type 2, le statut par rapport à la ménopause, l’usage d’hormones diverses ou de pilule de contraception, et le taux de masse grasse.
Lorsqu’une variable peut ainsi influer sur le critère de jugement principal (ici la survenue du diabète de type 2), on dit que c’est un facteur (ou biais) de confusion.
De fait, si l’on veut étudier et donc isoler l’influence d’une seule variable (ici, l’évolution de la consommation de boisson sucrée), il faut procéder à ce que l’on appelle une analyse multivariée.
Il s’agit simplement d’une méthode de calcul statistique qui permet de contrôler au mieux les biais de confusion, en les prenant en compte dans le calcul global du risque, avec des coefficients de risques associés.
La régression de Cox
Parmi les nombreuses méthodes d’analyses multivariées qui existent, les chercheurs ont opté pour un modèle nommé « régression à effet proportionnel », connu également sous le nom de « régression de Cox », qui sert classiquement à faire des analyses dites de survie (un nom devenu générique même si on n’analyse pas nécessairement la survie d’un groupe).
Ce modèle sert principalement à estimer un risque de survenue d’une maladie ou d’un événement (ici le diabète de type 2) en fonction du temps écoulé entre l’exposition à une variable (ici, l’évolution d’une consommation de boissons sucrées) et la survenue de ladite maladie, tout en contrôlant donc les variables confondantes.
Il en découle une courbe qui nous permet de voir, à tout moment, quel est le risque encouru par un groupe donné par rapport au temps écoulé.
L’utilisation de ce modèle repose sur l’hypothèse selon laquelle les risques des différents groupes (ici les 4 groupes qui ont fait évoluer leur consommation de boissons sucrées) sont à tout moment proportionnels (d’où le nom du modèle) au risque du groupe de référence. Le risque peut donc évoluer, mais à tout moment, le rapport des risques restera dans les mêmes proportions (nous expliquerons cela juste après).
Ce modèle permet ainsi de calculer un indicateur de taille d’effet appelé rapport des taux d’incidence, ou Hazard Ratio (HR).
Le rapport des taux d’incidence ou Hazard Ratio
Le Hazard Ratio (HR) est une mesure de la taille d’effet, c’est-à-dire de l’ampleur de l’effet que la consommation de jus de fruit peut avoir sur le diabète. Il se calcule en divisant les taux d’incidence d’un groupe par rapport à un autre, c’est-à-dire les « vitesses » auxquelles se développe le diabète.
En d’autres termes, le HR détermine le coefficient par lequel une maladie se propage plus ou moins vite dans un groupe par rapport à un autre.
A lire aussi | Si vous voulez lire plus en détail le principe des tailles d’effets, nous avons écrit un article complet à ce sujet.
L’intérêt d’une modélisation à effet proportionnel, est qu’on part du principe que ce rapport est constant dans le temps, que l’étude dure 5 ans ou 25 ans donc, le HR est identique en tout temps.
Cette propriété permet donc de quantifier, avec un seul nombre, l’écart de risque entre deux populations, à n’importe quel instant T, ce qui fait du HR un indicateur très puissant et donc souvent utilisé.
Comment comprendre et interpréter un Hazard Ratio ?
Dans le cas présent, le HR indique donc par quel coefficient les membres des groupes G-, G–, G+ et G++ ont un risque plus élevé de développer un diabète de type 2 par rapport au risque du groupe de référence.
De manière simple donc :
- Un HR de 1 signifie que le groupe en question a le même risque d’avoir un diabète de type 2 que le groupe de référence.
- Un HR > 1 signifie que le groupe en question a un risque supérieur (de HR fois) d’avoir un diabète de type 2 par rapport au groupe de référence. Par exemple, un groupe qui aurait un HR de 2 aurait 2 fois plus de risques d’avoir un diabète de type 2 par rapport au groupe de référence.
- Un HR < 1 signifie que le groupe en question a un risque inférieur (de HR fois) d’avoir un diabète de type 2 par rapport au groupe de référence. Par exemple, un groupe qui aurait un HR de 0,5 aurait 2 fois moins de risques d’avoir un diabète de type 2 par rapport au groupe de référence.
Ceci étant posé, analysons les résultats.
Jus de fruit et diabète : des résultats peu significatifs
Les chercheurs ont utilisé deux modèles pour la régression de Cox :
- Dans le premier, seuls l’âge et l’origine ethnique étaient pris en compte en tant que biais de confusion ;
- Dans le deuxième, toutes les autres variables citées précédemment étaient prises en compte.
Pour des raisons de pertinence statistique (dans ce que l’on appelle l’analyse des tendances), les chercheurs n’ont retenu que les résultats issus du deuxième modèle.
Les résultats des différents HR se résument de la manière suivante :
| G– | G- | GR | G+ | G++ | |
|---|---|---|---|---|---|
| Boissons sucrées totales | 0,96 (0.87, 1.05) | 0,99 (0.95, 1.03) | 1,00 | 1,06 (0.98, 1.16) | 1,16 (1.01, 1.34) |
| Boissons avec sucre ajouté | 1,01 (0.94, 1.09) | 1,02 (0.95, 1.09) | 1,00 | 1,03 (0.97, 1.09) | 1,09 (1.03, 1.17) |
| 100% jus de fruits | 1,04 (0.96, 1.13) | 1,03 (0.97, 1.08) | 1,00 | 1,09 (1.03, 1.14) | 1,15 (1.07, 1.23) |
| Boissons édulcorées sans sucres | 1,05 (0.94, 1.17) | 1,00 (0.95, 1.04) | 1,00 | 1,03 (0.95, 1.13) | 1,18 (1.02, 1.36) |
Jus de fruit et diabète : que nous disent ces résultats ?
- Le groupe de référence, par définition, a un HR de 1. Cela signifie que l’on considère que le risque de développer un diabète dans ce groupe correspond au risque de référence.
- Le groupe G++ a un HR de 1,16 pour les boissons sucrées. Cela signifie qu’augmenter fortement sa consommation de boissons sucrées sur 4 ans augmente de 1,16 fois (c’est-à-dire de 16%) le risque de développer un diabète de type 2 par rapport au groupe de référence GR dans les 4 ans qui suivent.
- De même, augmenter fortement sa consommation de jus de fruits augmente de 15% le risque de développer un diabète de type 2 par rapport au groupe de référence GR.
- Ce même risque est augmenté de 18% concernant la consommation de boissons édulcorées (alors qu’elles ne contiennent pas de sucre).
- Les augmentations modestes de consommation (G+) sont associées à des augmentations modestes du risque (allant de 3% à 9% pour les jus de fruits).
- Les diminutions de consommation semblent avoir des effets peu significatifs sur le risque, à l’exception de la baisse forte de consommation de boissons édulcorées (G-) qui augmente de 5% le risque de diabète de type 2.
Nota : Certains de ces résultats ne sont pas statistiquement significatifs puisque l’intervalle de confiance (c’est-à-dire l’intervalle dans lequel on est sûr à 95% que le véritable HR appartient) « croise » souvent la valeur 1.
Comment expliquer et interpréter ces résultats ? Et est-ce qu’un risque de 15% supérieur pour les personnes qui augmentent leur consommation de jus de fruit est à prendre en compte au point de justifier une modification de comportement ?
Une petite pause ?
Et oui, on sait que cet article est un peu long et compliqué. Alors on se fait une petite pause shopping bien méritée ! Car nutriting, ça n’est pas que des articles au top. C’est aussi des compléments alimentaires à la pointe et fabriqués en France. Si vous ne les connaissez pas encore, profitez de quelques minutes pour faire un peu de lèche-vitrine.
L’analyse de cette étude sur les jus de fruit et le risque de diabète
Jus de fruit et diabète : les points forts de l’étude
Nous n’allons pas nous attarder sur les points forts puisqu’ils ont déjà été cités, nous allons donc simplement les récapituler :
- L’étude repose sur les données prospectives issues de 3 cohortes avec suivi longitudinal. C’est donc, parmi les enquêtes observationnelles en épidémiologie, le type d’étude le plus solide.
- Les cohortes sont importantes (au total, plus de 190.000 personnes) et le suivi conséquent (22 à 26 ans).
- De nombreuses covariables ont été prises en compte (âge, tabac, alcool, IMC, etc.).
- Une analyse multivariée a été effectuée afin de « neutraliser » les facteurs de confusion. Ici, il s’agit de la régression de Cox, qui permet de modéliser les courbes de survies dans le temps.
Mais aussi de nombreux points faibles
Cependant, les points faibles de cette étude sont également assez nombreux :
- Une grande partie d’entre eux provient de la typologie même de l’étude : utilisation du FFQ, modélisations statistiques, caractère observationnel de l’étude, etc.
- Alors que d’autres sont plus liés à l’étude en elle-même : utilisation du Hazard Ratio (HR) comme d’un risque relatif, faiblesse du HR, biais de causalité inverse, etc.
C’est ce que nous allons voir ci-après.
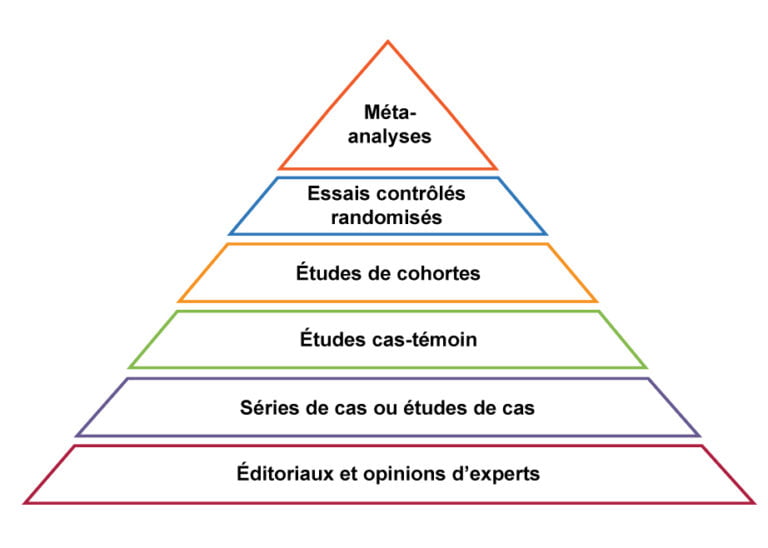
Jus de fruit et diabète : le caractère observationnel de l’étude implique un niveau de preuve faible
Souvenez-vous, nous avons dit que les études de cohorte sont des études assez robustes en épidémiologie nutritionnelle parmi les enquêtes observationnelles. Cela signifie que, par rapport aux autres types d’enquêtes observationnelles (comme les enquêtes transversales ou cas-témoin), les études de cohorte sont considérées comme les plus « riches » en termes d’apports aux connaissances scientifiques.
Néanmoins, leur grande faiblesse réside dans leur caractère observationnel : dans ce type d’enquête, les chercheurs se contentent d’observer et de récolter des données, mais à aucun moment ils ne peuvent intervenir sur les groupes.
La différence est énorme, car les études observationnelles, aussi robustes soient-elles, restent des études où l’on se contente d’observer, et de fait, ne peuvent s’affranchir de nombreux biais. La nutrition, et la vie d’une manière générale, sont infiniment complexes, et malgré tous nos efforts et toutes nos connaissances, il est illusoire d’imaginer pouvoir contrôler tous les facteurs possibles.
Pour ce faire, il faudrait procéder à des essais contrôlés randomisés. C’est en effet la seule manière de s’assurer au mieux qu’un seul paramètre influencera le résultat final.
Ici par exemple, il aurait fallu que des chercheurs répartissent aléatoirement un échantillon représentatif de la population nationale (ou mondiale) dans deux groupes parfaitement homogènes, et demandent à un groupe de boire des jus de fruits tous les jours, et à l’autre de ne pas en boire, tout en contrôlant le reste de l’alimentation, et ce, sur une période minimale de 8 ans (pour reprendre les mêmes critères de l’étude présente).
Cela serait presque mission impossible, et c’est pourquoi malheureusement on dispose d’assez peu d’études de ce type.
D’ailleurs, en EBM (Evidence Based Medecine, ou médecine par les preuves), les preuves issues d’enquêtes observationnelles sont dites « faibles ». Au mieux donc, cette étude apporte des preuves qui sont faibles.
Jus de fruit et diabète : corrélation ≠ Causalité
Les enquêtes observationnelles ont une autre caractéristique majeure, qui est inhérente à leur conception même : elles ne permettent pas de mettre en évidence des relations de cause à effet.
En réalité, elles permettent uniquement de mettre en évidence des corrélations, et ceci est d’une importance capitale, car en science, une corrélation ne résulte pas nécessairement d’une relation causale.
En d’autres termes, les enquêtes observationnelles ne permettent que de mettre en évidence un lien entre deux phénomènes, et de quantifier « la force » de cette association. Mais en aucun cas cela ne signifie que les phénomènes sont la cause l’un de l’autre, car il y a potentiellement de nombreuses explications alternatives au phénomène.
Dans le cas présent, il pourrait par exemple sembler curieux de constater qu’augmenter sa part de boissons édulcorées soit associé à un risque accru de développer un diabète de type 2 de 18% ! En effet, ces boissons ne contiennent justement pas de sucre…
C’est parce qu’il s’agit ici de ce que les auteurs reconnaissent eux-mêmes d’un cas très probable de causalité inversée : ce n’est pas parce que ces personnes ont augmenté leur consommation de boissons édulcorées qu’elles ont développé un diabète, mais c’est probablement parce qu’elles étaient déjà à risque de diabète (sans doute alertées par leur médecin généraliste) qu’elles se sont mises à boire des boissons sans sucre (ce qui ne les a pas empêchées de développer un diabète un peu plus tard donc).
Notons que dans le cas présent, les chercheurs ont bien conclu que le fait d’augmenter sa consommation de jus de fruits était associé à un risque majoré de 15% de diabète de type 2 : « associé à », et non « entraine un risque de ».
La différence peut sembler mince, elle est pourtant cruciale. Et s’il n’y a qu’un pas à franchir, un pas que la rigueur et la science nous interdisent de franchir, d’autres n’hésitent malheureusement pas à le faire !
Jus de fruit et diabète : le caractère déclaratif des FFQ donne des résultats approximatifs
Une autre faiblesse de ce type d’étude, et pas des moindres, réside dans le fait que toutes les données proviennent de ces fameux FFQ, qui eux-mêmes sont, on le sait, hautement versatiles.
Dans les enquêtes observationnelles, si l’on veut étudier la nutrition comme variable, il faut savoir ce que mangent les gens, précisément, tous les jours. Or, à moins de leur fournir les repas pendant 26 ans, ou de poster un agent de contrôle derrière chacun des 19.000 individus à chaque repas pendant cette même durée, cela est impossible.
Les chercheurs ont donc recours à des questionnaires de fréquence de consommation alimentaire (FFQ). Ces questionnaires sont constitués de plusieurs listes d’aliments auxquels on associe des catégories de fréquence de consommation (de jamais à plusieurs fois par jours). Les participants doivent alors indiquer, pour chaque aliment, la fréquence la plus proche de leur consommation habituelle.
Si ces questionnaires restent la méthode la plus simple à mettre en œuvre, ils posent un souci majeur que l’on pourrait résumer par : « déclarer n’est pas manger ».
De nombreuses études ont été menées sur ces fameux questionnaires pour établir à quel point ils reflètent notre consommation réelle. Or, sans surprise, ils se révèlent souvent très approximatifs, voire fantasques.
Ce que révèlent les études à ce sujet, c’est que les participants surévaluent les aliments perçus comme « sains », et sous-évaluent les aliments perçus comme « malsains », de même qu’ils évaluent bien mieux les aliments consommés de manière journalière que plus occasionnelle.
Jus de fruit et diabète : la fréquence beaucoup trop faible des questionnaires
Mais ce n’est pas le seul souci, il en existe un autre, de taille : la fréquence de remplissage.
En effet, plus le remplissage de ces questionnaires est éloigné dans le temps, plus on doit se souvenir de repas passés, moins les FFQ sont fiables.
Qui se souvient de ce qu’il a mangé la veille ? Et la semaine d’avant ? Le mois précédent ? L’année dernière ? Et qui peut dire que son alimentation n’a pas changé depuis les précédentes années ?
Or dans la présente étude, les fréquences de consommations étaient relevées tous les 4 ans, c’est-à-dire que tous les 4 ans les participants devaient résumer de manière aussi fiable que possible leur alimentation type sur les 4 dernières années. Sans compter que cela présuppose donc que l’alimentation est restée absolument et parfaitement linéaire durant toute cette période.
Jus de fruit et diabète : des biais là encore péniblement compensés
Bien évidemment, les épidémiologistes sont au courant de ces biais, regroupés sous le terme de « biais de déclaration », et ils tentent de les rectifier, là encore via des calculs de coefficients de corrélation qui estiment pour chaque typologie d’aliment le rapport entre la fréquence déclarée et la fréquence réelle.
Mais, comme pour tout ajustement statistique, ils ne restent que des pis-aller mathématiques qui ne peuvent se substituer à un contrôle rigoureux de l’alimentation au jour le jour.
De fait, il est fort probable que les données mêmes sur lesquelles se basent tous ces calculs soient déjà fortement biaisées et imprécises à la base.
Jus de fruit et diabète : une taille d’effet bien faible
Un petit rappel ici, les études observationnelles analytiques ont pour but premier d’identifier d’éventuels facteurs de risques et de quantifier l’ampleur de ce risque (ici calculé via le Hazard Ratio ou HR).
Quand une taille d’effet est conséquente, les chercheurs sont en droit de s’alerter et il convient alors de procéder à une étude d’intervention afin de confirmer l’hypothèse.
Mais la taille d’effet trouvée ici est très faible. Pour rappel, comme on l’indique dans l’article à ce sujet, une taille d’effet de 2 commence à être sérieuse, et à 5 on considère que c’est important. Ici, nous sommes à 1,15 !
Pour mettre ce nombre en perspective, les taux d’incidence concernant le risque de développer un cancer du poumon a également été évalué dans l’une des cohortes qui ont été suivies pour étudier le lien entre jus de fruits et diabète. Le HR calculé pour les fumeurs de tabac est évalué à 19,25.
Même si le tabac est un facteur de risque autrement plus sérieux et notoire, les ordres de grandeur ne sont pas du tout les mêmes !
Jus de fruit et diabète : l’expression de la taille d’effet comme risque relatif
Un autre point qui nous semble « problématique » avec la façon dont est exprimée la taille d’effet, est le fait qu’elle n’est exprimée qu’en risque relatif, c’est-à-dire relatif à un risque de base.
Et c’est l’un des pièges les plus classiques en statistiques, car un risque relatif est loin d’être une notion intuitive et facile à appréhender, à l’inverse du risque absolu.
Reprenons donc l’exemple présent : le groupe qui a augmenté sa consommation de jus de fruits a vu cette augmentation associée à un risque de développer un diabète de type 2 accru de 15%. La question que l’on est en droit de se poser c’est : quel est le risque de départ, et que représente 15% par rapport à ce risque existant ?
Pour cela, il faut se plonger dans les données brutes :
- Chez les personnes qui consomment peu de jus de fruits, il y a eu 4.081 cas pour 1.003.887 personne-années (l’unité utilisée dans le calcul des taux d’incidence qui correspond à la durée de suivi d’une personne non-malade pendant un an). Cela veut donc dire un risque de base de 0,41%.
- Chez les personnes qui ont fortement augmenté leur consommation de jus fruits, il y a eu 988 cas pour 205.648 personne-années. Cela équivaut à un risque de 0,48%.
La différence relative entre un risque de 0,41% et 0,48% est donc bien de 15%, mais la différence absolue est de 0,07%. Qu’est-ce que cela signifie au juste ?
Jus de fruit et diabète : la taille d’effet exprimée plus simplement
Pour comprendre les probabilités, il est toujours bon de raisonner avec des entiers. Prenons donc deux populations fictives de 1.000 personnes, une appartenant au groupe de référence GR, l’autre au groupe qui a fortement augmenté sa consommation de jus de fruits G++ :
- Pour les 1.000 personnes du groupe GR, chaque année, 4 vont développer un diabète de type 2 ;
- Pour les 1.000 personnes du groupe G++, chaque année, 5 vont développer un diabète de type 2.
Cela signifie donc qu’augmenter fortement sa consommation de jus de fruits augmente de 1 personne pour 1.000 le risque de diabète (et même, cela augmente exactement de 0,7 personne sur 1.000, mais nous avons volontairement arrondi en défaveur du groupe G++) chaque année.
Si nous rapportons cela à une durée de 4 ans (qui est la durée prise dans cette étude), cela représente pour 1.000 personnes : 16 personnes qui auront un diabète dans le groupe de référence, et 19 dans le groupe G++, soit 3 de plus.
Rapporter ainsi l’augmentation du risque en risque absolu est plus parlant, mais dire que le risque absolu augmente de 0,07% est bien moins impressionnant que de dire qu’il est 15% supérieur dans le groupe jus de fruits par rapport au groupe de référence.
Jus de fruit et diabète : un critère de jugement principal discutable
Enfin, on pourrait se poser la question de la pertinence du critère principal. En effet, pourquoi avoir choisi la variation de consommation, et non la consommation absolue ? Cela pose plusieurs questions, parmi lesquelles :
- Les personnes ayant augmenté ou diminué leurs consommations sont-elles vraiment comparables ? Quelles étaient leurs consommations initiales ? Une personne qui buvait 10 portions de jus de fruits par jour et n’en boit plus que 8 sera dans le même groupe qu’une personne ayant diminué sa consommation pour passer de 2 portions à 1 seule. Pourtant, on peut imaginer que les effets ne seront pas comparables.
- Si une personne appartient à plusieurs groupes simultanément, comment la compter ? Par exemple, une personne décide de faire attention à son taux de sucre, et décide d’arrêter la consommation de sodas et jus de fruits, mais augmente en contrepartie sa consommation de boissons édulcorées. Quel risque s’applique dans ce cas-là ?
Les chercheurs se sont d’ailleurs penchés sur la question, et ont modélisé le risque en fonction de catégories de départ et d’arrivée, mais les catégories ne semblent pas assez précises. En effet, sur ces graphiques, le risque de consommer modérément (entre 1 portion par semaine et 1 par jour) des boissons sucrées n’est pas significativement différent du risque de ceux qui n’en consomment pratiquement pas (moins d’une portion par semaine).
Ce risque semble significativement augmenter au-delà d’une portion par jour. Mais à partir de quand le risque devient-il vraiment significatif ? Car dans le groupe qui consomme plus d’une portion par jour, il y a également ceux qui en consomment 10 par jour ! Pourquoi ne pas avoir fait des catégories plus fines ?
Une anecdote pour finir : quand les études d’observation se trompent
Les hormones œstrogéniques, facteur de protection des maladies coronariennes ?
Nous terminerons cet article par une petite anecdote, qui illustre bien le problème des études d’observation et du danger d’en tirer directement des recommandations de santé publique.
En 1985, une équipe de l’école médicale de Harvard sort une étude d’envergure basée sur une cohorte imposante de plus de 120.000 femmes, qui ont été suivies sur une période de 25 ans.
Les conclusions de cette étude ont été tonitruantes. L’étude rapportait en effet que les femmes qui prenaient des hormones œstrogéniques afin de traiter les symptômes de la ménopause avaient un risque 3 fois moins important de développer une maladie coronarienne que les femmes qui n’en utilisaient pas2.
Les statistiques ne mentaient pas, après de multiples ajustements et analyses multivariées, le risque relatif des femmes qui prenaient des œstrogènes était aussi bas que 0,3. Incroyable !
L’équipe de Harvard persiste et signe
Seul souci, au même moment, une étude connue sous le nom de « Framingham Heart Study » semble indiquer le contraire : les hormones augmenteraient le risque de maladies cardiaques, et non l’inverse ! Il y a forcément un loup quelque part…
Qu’à cela ne tienne, à l’école médicale de Harvard, on décide de se replonger dans l’étude avec un suivi allant jusqu’à 10 années supplémentaires3, et en 1991, une nouvelle étude persiste et signe.
Pas de doute, l’équipe de Harvard est formelle, la prise d’œstrogène diminue bien le risque de maladies cardiaques. Le risque relatif n’est pas aussi impressionnant certes, il est passé de 0,3 à 0,56, mais il reste important et significatif. Une diminution du risque de presque moitié, c’est important !
Les chercheurs de la Framingham Study s’étaient donc trompés, la prise d’œstrogènes doit être encouragée.
En tout cas, c’était la croyance fermement admise par l’équipe de Harvard, et malheureusement également du personnel médical de l’époque, puisque l’administration d’œstrogène a été encouragée pour ces mêmes raisons pendant de nombreuses années.
Quand les études cliniques tranchent
Il faudra attendre 1998 avec l’étude HERS4, mais plus encore 2002 avec l’étude WHI5 pour que l’on abandonne définitivement l’idée d’un effet protecteur de la thérapie hormonale de substitution par œstrogènes, qui s’avèrent finalement au contraire dangereuses lorsque prises trop longtemps.
Et pourquoi a-t-on changé d’avis aussi facilement ? Tout simplement car les études HERS et WHI étaient des essais cliniques randomisés et contrôlés contre placebo, offrant un niveau de preuve bien supérieur à celui des études d’observation.
Les chercheurs de la Framingham Heart Study avaient eu le nez creux, mais il a fallu attendre près de 17 ans pour le savoir…
Bon à savoir
Une dernière chose, cette étude de cohorte de 1985, si vous ne l’aviez pas deviné, c’était la fameuse Nurse Study, première du nom, sur laquelle cette même étude sur les jus de fruits et le diabète repose.
Si vous êtes arrivé(e) au bout de cet exercice pratique, félicitations ! Et en dehors de l’analyse de cette étude en particulier, on espère que cet article vous aura appris des choses sur la lecture critique.
Dans le cas présent, nous avons donc une belle étude d’observation, faite sur une large cohorte, qui montre qu’augmenter sa consommation de jus de fruits est associé à une augmentation du risque de diabète de type 2 de 15% (et à une augmentation générale de 16% si l’on prend toutes les boissons sucrées en compte).
Mais si l’on voulait exprimer cette conclusion de manière absolument rigoureuse, voici ce qu’on devrait dire : au sein de 3 cohortes rassemblant plus de 19.000 personnels de santé, déclarer avoir augmenté, sur 4 ans, sa consommation de jus de fruits de plus 120 g par jour, est associé à un risque absolu supplémentaire de diabète de type 2 sur les 4 années suivantes de 0,07%. Ce qui se traduirait par moins d’une personne nouvellement diagnostiquée sur 1.000 au bout de 8 ans.
Le niveau de preuve associé à cette conclusion est faible, selon la pyramide de la qualité des preuves de l’EBM.
Cette conclusion serait beaucoup plus honnête, beaucoup plus rigoureuse, mais avouez qu’elle serait nettement moins vendeuse.
Ainsi donc, méfiez-vous toujours des effets d’annonce. Cette étude reste intéressante, mais ce type de conclusion est toujours à mettre en relief avec le reste de la littérature médicale, notamment les études randomisées si elles existent, mais également avec le reste des connaissances à date.
Qu’avez-vous pensé de cet article ?
C’est un sujet ultra complexe, mais on a essayé de le rendre accessible. Et pour nos compléments alimentaires, c’est pareil : faire des formulations de qualité, c’est très technique et scientifique, mais on a essayé de vous expliquer du mieux possible le pourquoi du comment.
FAQ : Jus de fruits et diabète
Quelle est la conclusion « raccourcie » de cette étude sur le lien entre jus de fruit et diabète ?
Ce que les médias notamment ont colporté comme conclusion de manière (trop) rapide, c’est qu’il s’agit d’une grande étude d’observation, faite sur une large cohorte, qui montre qu’augmenter sa consommation de jus de fruits est associé à une augmentation du risque de diabète de type 2 de 15% (et à une augmentation générale de 16% si l’on prend toutes les boissons sucrées en compte).
Quelle est la conclusion réelle de cette étude sur le lien entre jus de fruit et diabète ?
Si on veut exprimer cette conclusion de manière absolument rigoureuse, il faudrait dire qu’au sein de 3 cohortes rassemblant plus de 19.000 personnels de santé, le fait de déclarer avoir augmenté, sur 4 ans, sa consommation de jus de fruits de plus 120 g par jour, est associé à un risque absolu supplémentaire de diabète de type 2 sur les 4 années suivantes de 0,07%.
Cela se traduirait par moins d’une personne nouvellement diagnostiquée sur 1.000 au bout de 8 ans. Tout en sachant que le niveau de preuve associé à cette conclusion est faible, selon la pyramide de la qualité des preuves de l’EBM (Evidence Based Medecine).
Cette conclusion serait beaucoup plus honnête, beaucoup plus rigoureuse, mais aussi nettement moins vendeuse.
Comment réagir face à ce type de conclusion hâtive ?
Il faut toujours se méfier des effets d’annonce. Cette étude reste intéressante, mais ce type de conclusion est toujours à mettre en relief avec le reste de la littérature médicale, notamment les études randomisées si elles existent, mais également avec le reste des connaissances à date.
- Drouin-Chartier JP, Zheng Y, Li Y, Malik V, Pan A, Bhupathiraju SN, Tobias DK, Manson JE, Willett WC, Hu FB. Changes in Consumption of Sugary Beverages and Artificially Sweetened Beverages and Subsequent Risk of Type 2 Diabetes: Results From Three Large Prospective U.S. Cohorts of Women and Men. Diabetes Care. 2019
- Stampfer MJ, Willett WC, Colditz GA, Rosner B, Speizer FE, Hennekens CH. A prospective study of postmenopausal estrogen therapy and coronary heart disease. N Engl J Med. 1985
- Stampfer MJ, Colditz GA, Willett WC, Manson JE, Rosner B, Speizer FE, Hennekens CH. Postmenopausal estrogen therapy and cardiovascular disease. Ten-year follow-up from the nurses’ health study. N Engl J Med. 1991
- Grady D, Applegate W, Bush T, Furberg C, Riggs B, Hulley SB. Heart and Estrogen/progestin Replacement Study (HERS): design, methods, and baseline characteristics. Control Clin Trials. 1998
- Rossouw JE, Anderson GL, Prentice RL, LaCroix AZ, Kooperberg C, Stefanick ML, Jackson RD, Beresford SA, Howard BV, Johnson KC, Kotchen JM, Ockene J; Writing Group for the Women’s Health Initiative Investigators. Risks and benefits of estrogen plus progestin in healthy postmenopausal women: principal results From the Women’s Health Initiative randomized controlled trial. JAMA. 2002
Nos conseils et astuces sur la nutrition
Surdosage en vitamine D : quels risques ?
Excès de sel : faut-il moins en consommer ?
Fermentation & lactofermentation : quels bienfaits pour la santé ?







