Accueil > Nos conseils & astuces > Calcium et phosphore : un lien d’équilibre important pour garder des os solides
Calcium et phosphore : un lien d’équilibre important pour garder des os solides
La plupart des gens savent déjà que le calcium est important pour la bonne santé des os. C’est quelque chose que l’on entend généralement depuis l’enfance : “Bois ton lait pour bien grandir !”. Ce que l’on sait moins, c’est que la solidité des os est en réalité une caractéristique multifactorielle. De nombreux autres facteurs entrent en compte : par exemple, l’exercice physique est indispensable pour avoir des os robustes. Ici, nous allons nous pencher sur un autre aspect qui est tout aussi important : la régulation du calcium. Il est en effet nécessaire d’épargner le calcium des os si l’on veut conserver un squelette en bonne santé. Pour ce faire, il existe un équilibre fondamental à respecter entre les apports en calcium et en phosphore, dans lequel la vitamine D mais également la vitamine K2 vont jouer un rôle clé.
Par Patrick, Co-fondateur de nutriting et expert en nutrition
Publié le 17 avril 2023, mis à jour le 17 octobre 2023

A la fin de votre lecture, vous aurez normalement toutes les cartes en main pour assurer une bonne régulation du calcium dans votre corps, et par la même occasion garantir une des exigences pour garder des os solides !
La balance calcium / phosphore : qu’est-ce que c’est ?
Calcium : c’est quoi et à quoi ça sert ?
Le calcium représente le métal le plus abondant dans le corps humain, totalisant entre 1,5 et 2% de notre masse. Cela représente en moyenne environ 1 à 1,5 kg de calcium par personne !
Dans le corps humain, il est présent sous deux formes distinctes :
- minérale (dans les os et les dents) sous forme de phosphate de calcium ;
- ionique (dans le sang), sous forme du cation Ca2+.
Le calcium est présent à près de 99% sous la forme minérale, et seulement 1% sous forme ionique.
Bien que très minoritaire, le calcium ionique joue néanmoins un rôle primordial dans le bon fonctionnement de nos cellules : échanges cellulaires, contraction musculaire (et cardiaque), coagulation sanguine, système nerveux, activités enzymatiques (en particulier dans le cycle de Krebs qui permet de dégrader les glucides, protéines et lipides dans nos cellules), etc.
Son taux, appelé aussi calcémie, est d’ailleurs tellement critique qu’il est très étroitement régulé.
Le calcium est donc à l’origine de très nombreux processus énergétiques. Dès que la cellule s’active, se contracte, communique, ou s’excite, le calcium n’est jamais très loin !
Phosphore : c’est quoi et à quoi ça sert ?
Comme nous l’avons évoqué au tout départ, le calcium va de pair avec le phosphore (cf. sous forme de phosphate de calcium), deuxième minéral le plus abondant dans le corps humain.
Ce dernier est présent à environ 85% dans les os, tandis que 15% se retrouvent dans le reste du corps sous forme d’ATP (nos briques énergétiques), dans notre ADN et ARN, sous forme de phospholipides, ou encore liés à de nombreuses molécules pour les activer dans un très grand nombre de réactions métaboliques.
Le rôle du phosphore est donc beaucoup plus varié que celui du calcium.
Vous l’avez compris, le calcium et le phosphore sont essentiels à la vie. Mais ce qu’il est intéressant d’expliquer et d’approfondir, c’est qu’ils le sont dans des proportions et des conditions bien particulières !
Quel lien entre calcium et phosphore ?
Le calcium à l’état ionique est positivement chargé, et se présente sous la forme du cation Ca2+. A l’inverse, le phosphore est présent sous forme d’une molécule négativement chargée, l’anion phosphate (constituée de phosphore et d’oxygène), de formule PO43-.
Lorsqu’ils sont tous deux présents, ils sont attirés irrémédiablement l’un vers l’autre, comme deux aimants. Ils se combinent alors (on dit qu’ils “précipitent”), pour former le fameux phosphate de calcium, de formule chimique Ca3(PO4)2 :
3 Ca2+ + 2 PO43- => Ca3(PO4)2
NB : Il faut en effet 3 atomes de calcium et 2 molécules de phosphate pour équilibrer toutes les charges électriques.
Comment s’équilibre cette relation entre calcium et phosphore ?
Calcium et phosphore : un processus plutôt… capricieux
Cette combinaison (ou précipitation), si elle est nécessaire pour former nos os et nos dents, ne devrait idéalement pas avoir lieu n’importe où, ni n’importe quand.
Par exemple, lorsque nous digérons un repas, des ions de calcium et phosphate vont arriver au niveau de l’intestin, où une partie précipitera naturellement pour donner du phosphate de calcium (ce type de précipitation arrive aussi avec d’autres éléments comme les ions oxalates C2O42- principalement présents dans les végétaux, ce qui donnera alors de l’oxalate de calcium, responsable des fameux “calculs rénaux”).
Le sel ainsi formé ne pourra pas être assimilé, car le phosphate de calcium, c’est en partie ce qui constitue les sels minéraux inorganiques de l’os, et le corps n’est pas capable de le digérer… Il sera donc éliminé dans les selles, privant le corps des deux précieux éléments.
Idéalement, cette précipitation devrait avoir lieu dans le sang. C’est à ce niveau que se formera la précieuse molécule qui ira renforcer nos os.
Néanmoins, tant que le phosphate de calcium n’est pas arrivé à bon port, il peut présenter un danger en se déposant là où il ne devrait pas : dans les reins (calculs), les vaisseaux sanguins (plaque d’athérosclérose), les tissus mous (calcification des tendons), etc.
Calcium et phosphore : heureusement, il existe des mécanismes de contrôle
Pour éviter ces désagréments, le corps dispose de plusieurs mécanismes de contrôle, le plus important étant une protéine au nom un peu barbare : la matrix-gla-protéine (ou MGP). Son rôle est d’inhiber localement le développement des calcifications vasculaires.
Cette protéine est entièrement dépendante de nos apports en vitamine K, et en particulier vitamine K2 (puisque pour rappel, la vitamine K1 se trouve principalement dans le foie, où elle sera nécessaire pour fabriquer des protéines coagulantes, alors que la vitamine K2 ira dans tous les autres tissus, notamment pour activer la MGP).
Outre le fait que les apports en vitamine K2 doivent être suffisants, cela signifie qu’il est important d’apporter du calcium et du phosphore dans des quantités raisonnables.
En effet, il faut suffisamment de ces deux minéraux pour former des sels de phosphate de calcium dans le sang, mais pas au point de déborder les mécanismes protecteurs comme la MGP, qui sinon épuiseront rapidement les stocks de vitamine K2.
Le saviez-vous ?
Pour faire des stocks physiologiques de vitamine K2, il y a nuADK. Si vous êtes curieux(se), on vous explique ça par ici.
Calcium et phosphore : au final, tout est une question d’équilibre
Il faut donc consommer suffisamment de chacun de ces deux nutriments, mais pas trop non plus, et ce n’est pas tout… La dernière chose, c’est qu’il faut consommer chacun dans des proportions équilibrées par rapport à l’autre !
En effet, trop de calcium pendant un repas, et il entraîne avec lui tout le phosphore de ce même repas, qui partira dans les selles sous forme de phosphate de calcium. Trop de phosphore, et c’est le phénomène inverse qui se produit. Lorsqu’on ingère une proportion équilibrée des deux nutriments, une partie sera inéluctablement perdue en raison de la précipitation naturelle, mais une partie sera néanmoins assimilée.
On pourrait alors être tenté d’avaler ces nutriments au cours de repas différents, mais comme on l’a vu, le même phénomène se produit dans le sang.
Ce qu’il faut retenir ici, c’est qu’un apport trop important d’un de ces nutriments entraîne inéluctablement une diminution de l’autre.
PTH et vitamine D pour maintenir une calcémie stable
Pourquoi faut-il maintenir un taux de calcium stable ?
Au-delà de l’importance de ces mécanismes et de la balance calcium/phosphore, le corps humain a une priorité absolue qui surclasse toutes les autres : c’est la régulation du taux ionique de calcium.
Si ces termes vous semblent un poil compliqués, ils signifient simplement que le corps doit s’assurer que l’on ait toujours suffisamment de calcium en circulation dans le sang, et ce quel qu’en soit le coût. Car un taux trop faible (ou trop élevé) de calcium, et les conséquences sont rapidement désastreuses (crises de tétanie, coma, etc.).
Le calcium ionique est tellement critique que son taux fluctue très peu. Il est maintenu en dépit de toutes contraintes à un taux situé entre 1,1 et 1,3 mmol/L. Pour comparaison, le phosphate varie lui de 0,8 à 1,4 mmol/L, soit pratiquement du simple au double (et ses fluctuations en dehors de cet intervalle sont moins graves que pour le calcium).
Pour maintenir une calcémie stable, le corps va s’appuyer sur 3 hormones, mais deux en particulier régulent la majeure partie de ce métabolisme :
- La PTH (hormone parathyroïdienne) ;
- Et la vitamine D (plus exactement sa forme active, le calcitriol).
La PTH ou hormone parathyroïdienne
La PTH est une hormone sécrétée par 4 petites glandes appelées parathyroïdes, situées sur notre thyroïde. La thyroïde est elle-même une glande qui assure la régulation corporelle de nombreux paramètres (humeur, poids, sexualité).
Les glandes parathyroïdes, situées dessus, vont elles mesurer en temps réel le taux de calcium libre dans le sang, et réagir instantanément à la moindre fluctuation.
La PTH a plusieurs modes d’action :
- Elle stimule la résorption osseuse, qui permet de libérer le calcium des os dans le sang ;
- Elle limite les pertes de calcium dans les urines par les reins, et augmente les pertes de phosphore (puisque trop de phosphore nuit au calcium en circulation) ;
- Elle stimule l’activation de la vitamine D en calcitriol, qui aura à son tour des effets sur le calcium sanguin.
Le calcitriol (vitamine D)
La vitamine D est d’abord synthétisée au niveau de la peau, à partir d’un dérivé de cholestérol sous l’action des rayons UVB du soleil (une petite partie peut également être d’origine alimentaire).
Le cholécalciférol (vitamine D3) ainsi formé sera alors métabolisé dans le foie, sous forme de 25-hydroxy-vitamine D, ou 25(OH)D3, qui est la forme communément dosée dans le sang (nous y reviendrons un peu plus tard).
Celle-ci sera alors finalement activée dans les reins en 1,25-dihydroxy-vitamine D, ou 1,25(OH)2D3, appelé aussi calcitriol.
Comme évoqué plus haut, cette dernière transformation est également stimulée par la PTH, bien qu’elle se produise naturellement à la base.
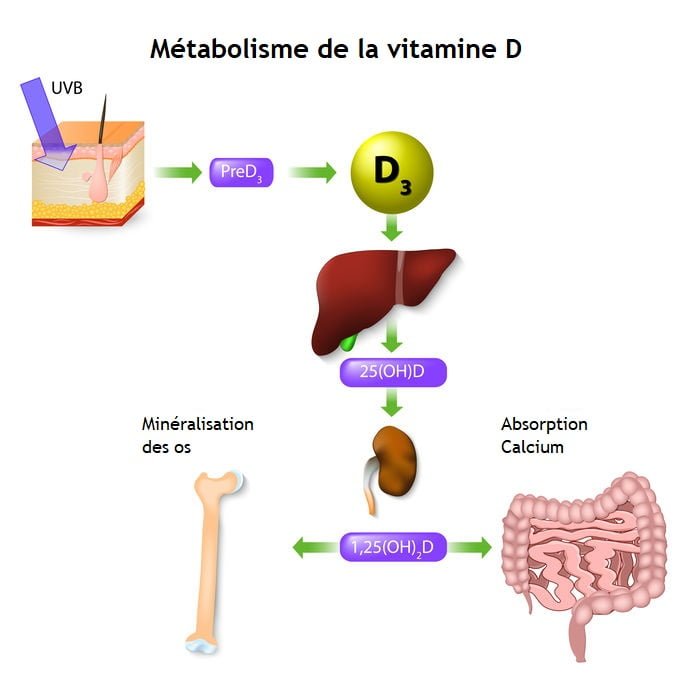
Le calcitriol, comme la PTH, a pour rôle principal d’augmenter la présence d’ions calcium Ca2+ dans le sang, ce qu’il fait via 3 actions distinctes :
- Il libère le calcium des os dans le sang ;
- Il limite les pertes de calcium par les reins dans les urines ;
- Il améliore l’absorption digestive du calcium (et indirectement de phosphore).
Son action est donc pratiquement en tout point semblable à celle de la PTH, à ceci près que le calcitriol stimule de surcroît l’absorption digestive du calcium. Se faisant, moins de calcium est présent dans les intestins pour précipiter avec le phosphate présent, et en conséquence, plus de phosphate pourra également traverser la barrière intestinale.
Quel lien entre vitamine D et PTH ?
Ainsi, plus vous aurez de vitamine D dans le corps, plus la conversion spontanée en calcitriol sera importante, et moins les glandes parathyroïdiennes auront besoin de sécréter de PTH. Or, un des intérêts de laisser les glandes parathyroïdiennes au repos, est que le calcitriol a la propriété unique d’améliorer l’absorption intestinale de calcium, ce qui pourrait donc suffire à réguler notre calcémie sans avoir besoin de décalcifier les os.
A l’inverse, si vous venez à manquer de calcium pour une raison ou une autre, et que votre taux de vitamine D est relativement bas, vous manquerez rapidement de calcitriol. Dès lors, vous sécréterez de la PTH, dont le rôle principal sera d’extraire le calcium de vos os pour le remettre en circulation dans le sang.
Intéressant, n’est-ce pas ? Vous comprenez à présent pourquoi on peut souvent lire ou entendre que la vitamine D permet de fixer le calcium sur les os !
NB : Bien qu’en réalité, cette expression n’est pas exacte au sens strict du terme. La vitamine D va en fait participer au remodelage osseux, libérer le calcium des parties vieillissantes de l’os, et via les autres mécanismes d’actions, va permettre de créer une nouvelle trame osseuse. Mais elle ne permet pas vraiment, en strict, de “fixer le calcium sur les os” (ou du moins pas directement).
En bref
Pour résumer un peu tout cela, la PTH est un marqueur de l’efficacité du système de régulation vitamine D / calcium. Lorsqu’on manque de l’un ou de l’autre, la PTH est sécrétée dans le corps pour pallier les manques occasionnés par ce déficit. Avec pour résultat qu’elle va alors rapidement puiser dans les os, pour “trouver” le calcium nécessaire aux besoins de l’organisme.
C’est d’ailleurs ainsi que les normes pour les taux sanguins de vitamine D ont été établies : l’intervalle de 30 ng/ml à 80 ng/ml, qui constitue les valeurs de références lors d’un bilan sanguin de vitamine D, est en réalité la dose nécessaire pour minimiser voire supprimer la sécrétion de PTH.
Analyser le lien étroit entre calcium et vitamine D : comment faire un dosage sanguin utile ?
⚠ Attention, si vous dosez votre vitamine D sanguine, le dosage qui est fait est, comme nous l’avons évoqué plus haut, celui de la 25(OH)D.
Cela donnera une indication de vos niveaux pour cette molécule spécifiquement, mais ne présage en rien de la conversion en sa forme active, le calcitriol, ni de l’équilibre calcium/phosphore.
Calcium et vitamine D : faire doser la PTH ou mieux, le calcitriol directement
Un dosage plus utile, en sus de la vitamine D sous forme 25(OH)D, serait celui de la PTH. Une PTH basse (environ sous 30 pg/ml) indique probablement un bon état de l’équilibre calcium/phosphore. Plus la PTH est élevée, plus il y a de chances qu’il y ait soit un déficit en calcium (et/ou un excès de phosphore), soit un déficit en calcitriol (qui nous l’avons vu, provoque également une élévation de la PTH).
Pour trancher ce dilemme, le mieux reste alors de doser directement la forme active de vitamine D, le calcitriol :
- Si celui-ci est bas, une carence en vitamine D est très probable ;
- Mais s’il est élevé, alors il s’agit plutôt d’un déficit en calcium (et/ou excès de phosphore).
Calcium et vitamine D : garder en tête d’avoir une vue globale
Néanmoins, il faut en premier lieu noter ici qu’il n’y a pas de normes pour le calcitriol, car ce n’est pas un marqueur de la quantité de vitamine D, mais du taux de conversion. De ce fait, selon le reste de l’alimentation, les besoins en calcitriol sont individualisés.
Les valeurs habituelles vont de 45 à 145 pg/ml, mais en réalité c’est au praticien d’interpréter le calcitriol en fonction de la PTH et de la vitamine D3. Il est en effet assez complexe d’interpréter seul ces résultats, et loin d’être une méthode infaillible, il s’agit plutôt ici de références qui permettent d’orienter le diagnostique.
Gardez donc en tête qu’il y a de nombreux paramètres à prendre en compte, et qu’une prise de sang ne représentera jamais qu’une indication. Cela pourra donner des pistes, mais il faut surtout avoir une vue globale et considérer l’environnement, l’hygiène de vie et l’alimentation pour pouvoir éliminer des hypothèses, ou au contraire en confirmer d’autres.
Étudiez alors votre alimentation pour évaluer les apports en calcium et en vitamine D, évaluez votre exposition quotidienne au soleil, etc.
Il y a par ailleurs de nombreux autres facteurs qui peuvent influencer le taux de vitamine D, comme des facteurs génétiques (prédisposition à convertir la 25(OH)D en calcitriol ou non), les inflammations, certaines maladies comme le cancer, ou encore d’autres nutriments comme la vitamine A.
Pourquoi se supplémenter en vitamine D ?
Pour être sûr(e) d’avoir un taux optimal de calcitriol, on peut avoir recours à un complément alimentaire de vitamine D. Et dans ce cas, autant choisir le meilleur ! Dans nuADK, vous retrouvez une combinaison synergique et innovante des 3 vitamines liposolubles A, D et K2.
Les apports en calcium et phosphore : quelles applications pratiques ?
Faire attention à la surcharge de phosphore
Que retenir de tout ça ? D’abord, que le calcium comme le phosphore sont vitaux à bien des égards, et qu’il convient de s’assurer un apport satisfaisant pour ces deux minéraux. Cependant, comme nous l’avons vu, il faut les apporter selon un certain équilibre.
Or, là où il y a du calcium, généralement il y a du phosphore. L’inverse n’étant pas vrai, on a surtout tendance à avoir trop de phosphore dans l’alimentation.
Ceci est d’autant plus vrai si on consomme des plats industriels ou préparés, puisque ceux-ci contiennent d’importantes quantités de phosphore sous forme d’additifs.
L’effet immédiat, c’est que l’on peut penser consommer suffisamment de calcium, alors qu’en réalité une grande partie sera perdue du fait de l’absorption trop importante de phosphore.
Notons par ailleurs que le phosphore et le calcium ont des effets opposés dans ce système : en augmentant l’apport alimentaire de l’un, on diminue l’absorption de l’autre.
- Un apport important en calcium, comme un déficit en phosphore, vont réduire les sécrétions de PTH ;
- A l’inverse, un déficit en calcium, comme un apport important de phosphore, augmenteront les sécrétions de PTH.
Connaître la teneur en calcium et phosphore des aliments
Les aliments, selon leur contenu en calcium ou phosphore, vont avoir un effet direct sur la PTH. C’est d’ailleurs sur ce lien que certaines études se sont penchées, et il en ressort quelques faits intéressants :
1. Les légumineuses
Elles n’ont pas eu d’effet sur la PTH dans ces études, alors que c’est une source de phosphore.
→ L’une des explications possible est que, comme le phosphore issu des légumineuses est majoritairement sous forme d’acide phytique, il est très peu biodisponible.
2. La viande
Elle n’a pas non plus eu d’effet sur la PTH, alors qu’à l’inverse son phosphore est biodisponible.
→ Mais la viande semble en même temps augmenter l’absorption de calcium du reste du repas, ce qui pourrait donc compenser son apport en phosphore.
3. Le fromage
Bien qu’étant également source de phosphore, il a fait notablement baisser la PTH.
→ Cela est dû à sa richesse en calcium assez biodisponible.
4. Les plats industriels
En revanche, le phosphore contenu dans les plats industriels ou certaines boissons augmente la PTH.
→ Ce qui est sans doute dû aux quantités ainsi qu’aux formes de phosphores utilisés qui sont très biodisponibles.
Au final, on peut donc dire que les légumineuses seraient neutres de ce point de vue, alors que la viande et le fromage vont plutôt contribuer à une augmentation du calcium sanguin, ce qui indirectement serait une des pièces du puzzle (relativement complexe en réalité) pour avoir des os solides.
⚠ Attention néanmoins, gardons à l’esprit que cela ne signifie pas forcément pour autant que c’est suffisant, ni non plus que ces aliments sont forcément indispensables à cette fin. Par exemple, les végétariens peuvent tout à fait avoir des os solides !
Il serait très difficile de donner des recommandations en termes de quantités, mais elles peuvent se résumer très grossièrement à 4 conseils simples :
- Surveillez vos apports en calcium pour vous assurer des sources biodisponibles de ce minéral.
- Limitez les aliments dans lesquels le phosphore est à l’état d’additif (les plats préparés, transformés, les sodas contenant de l’acide phosphorique, etc.).
- Assurez-vous d’avoir suffisamment de vitamine D : en effet, plus de vitamine D signifie plus de calcitriol, qui épargne nos os en nous assurant une meilleure absorption du calcium alimentaire.
- Enfin, n’oubliez pas que tout ce système, de même que la vitamine D, se régule grâce à d’autres nutriments, en particulier la vitamine A et la vitamine K2. D’où l’importance de s’assurer également un taux suffisant en ces nutriments, et pas d’un seul nutriment uniquement.
Une pratique qu’on observe malheureusement parfois avec la vitamine D par exemple, que beaucoup ont tendance à surconsommer en pensant que « plus on en a, mieux c’est ». En réalité, la vitamine D fonctionnerait selon une courbe en U, et il faudrait donc en avoir ni trop, ni trop peu !
Pour rappel, selon nous un taux idéal de vitamine D3 se situerait entre 30 et 40 ng/ml, les risques étant présents à des taux en dessous de 25 ng/ml ou au-dessus de 50 ng/ml. Pour atteindre ou conserver un taux optimal de vitamine D, un complément alimentaire bien formulé comme nuADK peut évidemment vous aider.
FAQ : L’équilibre calcium / phosphore pour garder des os solides
Quel est le lien entre calcium et phosphore ?
Lorsqu’ils sont tous deux présents sous forme ionique, le calcium (de charge positive) et le phosphore (de charge négative) sont attirés irrémédiablement l’un vers l’autre, comme deux aimants. Ils se combinent alors pour former le phosphate de calcium.
Si on consomme trop de calcium pendant un repas, il entraînera avec lui tout le phosphore de ce même repas, qui partira dans les selles sous forme de phosphate de calcium. Si on consomme trop de phosphore, c’est le phénomène inverse qui se produit. Il faut donc consommer une proportion équilibrée des deux nutriments, pour qu’au moins une partie soit assimilée.
Comment faire un dosage utile de vitamine D pour évaluer l’équilibre calcium / phosphore ?
En sus de la vitamine D sous forme 25(OH)D, on peut effectuer un dosage de la PTH : une PTH basse (environ sous 30 pg/ml) indique probablement un bon état de l’équilibre calcium/phosphore ; plus la PTH est élevée, plus il y a de chances qu’il y ait soit un déficit en calcium (et/ou un excès de phosphore), soit un déficit en calcitriol.
On peut également faire doser directement le calcitriol : si celui-ci est bas, une carence en vitamine D est très probable ; s’il est élevé, il s’agit plutôt d’un déficit en calcium (et/ou excès de phosphore).
Quelles sont les recommandations pour conserver des os solides ?
On peut résumer ces recommandations à 4 conseils simples :
- Surveiller ses apports en calcium pour assurer des sources biodisponibles ;
- Limiter les aliments dans lesquels le phosphore est à l’état d’additif (plats préparés, transformés, sodas contenant de l’acide phosphorique, etc.) ;
- S’assurer d’avoir suffisamment de vitamine D ;
- S’assurer un taux suffisant de vitamine A et de vitamine K2.
- Karp HJ, et al. Acute effects of different phosphorus sources on calcium and bone metabolism in young women: a whole-foods approach. Calcif Tissue Int. 2007. https://www.ncbi.nlm.nih.gov/pubmed/17401693
- Kemi VE, et al. Habitual high phosphorus intakes and foods with phosphate additives negatively affect serum parathyroid hormone concentration: a cross-sectional study on healthy premenopausal women. Public Health Nutr. 2009. https://www.ncbi.nlm.nih.gov/pubmed/19216809
- Kerstetter JE, et al. Meat and soy protein affect calcium homeostasis in healthy women. J Nutr. 2006. http://jn.nutrition.org/content/136/7/1890.long
- Thacher TD, et al. Vitamin D insufficiency. Mayo Clin Proc. 2011. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3012634/
- Chapuy MC, et al. Prevalence of vitamin D insufficiency in an adult normal population. Osteoporos Int. 1997. https://www.ncbi.nlm.nih.gov/pubmed/9425501
Nos conseils et astuces sur la nutrition
Perte de poids : nos conseils pour un régime efficace
Jaune d’œuf et cholestérol : un danger pour la santé ?
Jus de fruit et diabète : quel risque ?







